Содержание
Токсикоз и другие трудности беременной — Материнство в Хабаровске
Токсикоз и другие трудности беременной,
6-13 неделя
Не пожалейте времени на то, чтобы понять от чего вам хуже и от чего лучше. Многие женщины обнаруживают, что с тошнотой помогают справиться минимальные дополнения к стилю жизни.
Если вас тошнит по утрам, попробуйте, не вставая с постели, съедать печеньице, запивая стаканом воды. Возможно, вам сейчас лучше избегать спешки по утрам и добираться на работу после часа пик. Распределяйте работу в соответствии с вашим самочувствием, а если от каких-то обязанностей вам становится хуже, меняйтесь с коллегами.
Если вы можете есть, ешьте все, что захочется — на здоровом питании можно сосредоточиться позже. Сейчас вам может стать лучше просто от повышения сахара в крови, так что «поклюйте» хоть что-нибудь, а потом, когда тошнота пройдет сможете поесть как следует. Ешьте часто и понемногу. Всегда носите с собой яблок, орешки или бутерброды, чтобы успеть перекусить, пока вас не начало тошнить.
Если вы не можете есть, постарайтесь больше пить — воды, разбавленных соков или даже бульона. Попытайте счастье с мороженым: очень холодные продукты обычно не пахнут.
Очень важно следить за тем, чтобы пить много жидкости. Если и это вам трудно, вот несколько подсказок:
— Держите под рукой стакан воды
— Пейте через соломинку
— Экспериментируйте: вода-обычная или газированная — с лимонным соком. Подберите нужную пропорцию.
Подберите нужную пропорцию.
— Меняйте температуру жидкостей — вода со льдом, теплая вода с лимоном, охлажденные фруктовые чаи.
— Иногда помогает есть и пить одновременно — выпейте чего-нибудь и попробуйте после этого поесть.
Токсикоз при беременности на разных сроках
Токсикоз — это болезненное состояние, развивающееся во время беременности. Токсикозы бывают ранние (обычно возникают в первом триместре) и поздние (появляются во втором или в третьем триместре). В тяжелых случаях токсикозы могут представлять опасность для матери и ребенка.
Токсикоз при беременности на ранних сроках: симптомы
- Обостренное обоняние. Табачный дым, косметика, аромат цветов или любой другой запах вызывают раздражение.
- Изменение гастрономических вкусов. «Классика жанра» — соленые огурцы, селедка, апельсины. Кстати, вопреки существующему заблуждению, пол будущего ребенка на пищевые предпочтения женщины не влияет.
 Токсикоз при беременности девочкой ничем не отличается от токсикоза при беременности мальчиком. Пищевые пристрастия женщины зависят от потребностей организма.
Токсикоз при беременности девочкой ничем не отличается от токсикоза при беременности мальчиком. Пищевые пристрастия женщины зависят от потребностей организма. - Тошнота, рвота, слюнотечение. Обычно эти симптомы дают о себе знать в утренние часы, но иногда они преследуют женщину круглые сутки.
- Легкая форма токсикоза сопровождается рвотой не более 5 раз в день и не требует вмешательства специалистов.
- Для средней формы токсикоза характерна рвота до 10 раз в сутки, и она является поводом для обязательной консультации с врачом.
- Сильный токсикоз при беременности встречается в 1 из 500 случаев. Если женщину рвет более 10 раз в сутки, мучает слюнотечение, ей нужна срочная госпитализация.
- Дефицит жидкости и питательных веществ может привести к обезвоживанию организма и нарушению обмена веществ, в результате которого токсины будут только накапливаться. Будущую маму ждут большие потери веса и истощение. Во время сильного токсикоза есть риск появления тахикардии, токсической дистрофии печени, артериальной гипотензии.

- Одним из симптомов раннего токсикоза могут быть дерматозы: например, экзема или кожный зуд (иногда только в области вульвы).
- В редких случаях могут возникнуть судорожные приступы, боли в костях и ломкость. Причиной этого становятся нарушения обмена фосфора и кальция, а также изменения в работе паращитовидных желез.
- В исключительных случаях возможно развитие бронхиальной астмы.
Токсикоз при беременности на ранних сроках: причины
Существуют множество гипотез, объясняющих причины возникновения раннего токсикоза. Самые известные среди них:
- Иммунологическая теория. Клетка, состоящая из чужих генов и белков, воспринимается организмом как инородное тело, от которого необходимо избавиться.
- Гормональная теория. Уже на 6 — 8 день после оплодотворения зародыш активно вырабатывает гормон беременности — хорионический гонадотропин человека (ХГЧ). Его концентрация стремительно растет, но к 12 неделе начинает падать, тогда же обычно исчезает токсикоз.
 Один из аргументов в пользу этой теории — совпадение пиковых значений ХГЧ с началом рвоты.
Один из аргументов в пользу этой теории — совпадение пиковых значений ХГЧ с началом рвоты. - Токсическая теория. Развитие плодного яйца сопровождается образованием токсинов, которые отравляют организм матери.
- Нервно-рефлекторная теория. Плодное яйцо раздражает нервные рецепторы матки и провоцирует нарушения во взаимодействии центральной нервной системы, вегетативной нервной системы и внутренних органов. В работе подкорковых ядер ЦНС происходит сбой, который приводит к появлению зон патологического возбуждения в самых уязвимых точках — в рвотном центре и центре слюнотечения.
- Психогенная теория. Токсикоз развивается на фоне переживаний, связанных с беременностью.
Все эти гипотезы дополняют друг друга, но наиболее убедительной, по мнению специалистов, считается нервно-рефлекторная теория.
Факторы, способствующие развитию токсикоза
У большинства женщин токсикоз длится с 6 до 12-13 недели. Но это не аксиома. У кого-то протекает беременность без токсикоза, а кого-то тошнит все 9 месяцев. Предугадать реакцию организма очень сложно. Однако известны факторы, которые повышают риск развития и тяжести проявления токсикоза при беременности. Среди них:
У кого-то протекает беременность без токсикоза, а кого-то тошнит все 9 месяцев. Предугадать реакцию организма очень сложно. Однако известны факторы, которые повышают риск развития и тяжести проявления токсикоза при беременности. Среди них:
- многоплодная беременность,
- наследственность,
- слишком юный или, напротив, зрелый возраст,
- дефицит веса,
- хронические заболевания желудочно-кишечного тракта и печени,
- прерывания беременности,
- неправильное питание,
- вредные привычки,
- стрессы.
Ранний токсикоз: что делать?
Универсального средства от токсикоза нет: все очень индивидуально. Однако в любом случае, чтобы облегчить симптомы недомогания, надо пересмотреть привычный образ жизни и рацион питания.
- Больше отдыхайте. Спите не менее 8 часов в день и гуляйте на свежем воздухе не менее 1,5 часов.
- Питайтесь небольшими порциями 6 — 7 раз в сутки.

- Исключите из рациона горячие, острые и жирные блюда.
- Введите в рацион продукты, богатые пиридоксином (витамином В6). Его нехватка может усугублять токсикоз при беременности. В животной пище витамина В6 не так много, поэтому сделайте акцент на продуктах растительного происхождения: рисе, ячневой и гречневой крупах, пшене, фасоли, сое.
- Включите в вечернее меню продукты, богатые сложными углеводами. Каши, картофель, макаронные изделия из твердых сортов пшеницы помогут поддержать стабильный уровень глюкозы в крови и избежать ее резкого падения к утру.
- Перед сном оставьте на прикроватной тумбочке стакан воды, лимон, немного печенья или сухарей. После пробуждения, не вставая, добавьте в воду лимон, выпейте ее и съешьте печенье или сухари.
- После завтрака оставайтесь в постели. Немного полежите и только потом медленно вставайте.
- Если рвотный рефлекс возникает во время чистки зубов, поменяйте зубную пасту или ограничьтесь использованием ополаскивателя для рта.

- Проконсультируйтесь с врачом насчет травяных отваров. Ромашка, календула, мелисса и валериана могут облегчить ваше состояние.
- Посоветуйтесь со специалистом по поводу приема имбиря. В американской литературе он известен как одно из самых эффективных средств от токсикоза.
Токсикоз на поздних сроках беременности: причины
Поздний токсикоз при беременности больше известен под названием «гестоз». Это тяжелое осложнение, которое сопровождается нарушениями работы жизненно важных органов. Чаще всего токсикоз на поздних сроках беременности возникает у женщин моложе 19 лет и старше 30. Факторы риска:
- многоплодная беременность,
- ранний токсикоз,
- гипотрофия плода,
- резус-конфликт,
- наследственность,
- анемия,
- ожирение,
- гипертония,
- болезни почек,
- эндокринные заболевания,
- неправильное питание,
- гестоз во время предыдущих беременностей.

Причина позднего токсикоза — нарушения микроциркуляции крови и водно-солевого обмена. Спазм мелких сосудов провоцирует снижение скорости кровотока и образование сгустков крови. Объем циркулирующей крови уменьшается, а проницаемость стенок сосудов увеличивается. В результате кровообращение нарушается, а питание тканей ухудшается. В органах возникают изменения, которые могут привести к некрозу (гибели клеток и тканей).
Токсикоз на поздних сроках беременности: стадии и симптомы
Существует 4 стадии позднего токсикоза: водянка, нефропатия, преэклампсия и эклампсия.
- Водянка. Это самая легкая форма гестоза. Для нее характерны резкая прибавка в весе и отеки.
- Нефропатия. Помимо отеков, появляются другие симптомы позднего токсикоза: белок в моче и высокое артериальное давление. Его резкие перепады особенно опасны для плода. Возможна преждевременная отслойка плаценты, кровотечение, преждевременные роды.
- Преэклампсия.
 Состояние женщины ухудшается. На фоне высокого давления возникают головные боли, в глазах рябит, появляется тошнота, рвота, иногда сонливость, вялость, забывчивость. Женщину беспокоит боль за грудиной, затруднение дыхания, одышка. Все эти признаки могут свидетельствовать о развитии еще более тяжелой формы позднего токсикоза.
Состояние женщины ухудшается. На фоне высокого давления возникают головные боли, в глазах рябит, появляется тошнота, рвота, иногда сонливость, вялость, забывчивость. Женщину беспокоит боль за грудиной, затруднение дыхания, одышка. Все эти признаки могут свидетельствовать о развитии еще более тяжелой формы позднего токсикоза. - Эклампсия. Это самая опасная стадия гестоза. Циркуляция крови нарушается в головном мозге. Это чревато судорогами и потерей сознания. В результате эклампсии развиваются тяжелые осложнения: отеки легких, мозга, почечная и сердечная недостаточность. Возможна гибель матери и плода.
Токсикоз на поздних сроках беременности: профилактика
- Минимизируйте стрессы.
- Cнизьте потребление соли (до 3 — 5 граммов в день) и жидкости (до 1 литра в день). Проконсультируйтесь по этому поводу с лечащим врачом.
- Регулярно посещайте женскую консультацию и сдавайте необходимые анализы. Уменьшение тромбоцитов в крови, ассиметрия давления на руках, снижение пульсового давления для врача являются показателями прегестоза — доклинической стадии позднего токсикоза при беременности.

- После гестоза следующую беременность планируйте не раньше чем через 2 года.
Когда начинает тошнить при беременности
На каком сроке беременности начинает тошнить — иногда практически сразу, с седьмого-восьмого дня после зачатия, чаще — через 5–7 недель.
Когда начинает тошнить
Токсикоз делят на ранний (в первом триместре) и поздний (в третьем триместре).
Это состояние характеризует не только тошнота — существует целый комплекс симптомов. Многие будущие мамы замечают непривычно быструю утомляемость, сонливость, потерю аппетита, головокружение, частые перепады настроения, необычную чувствительность к запахам и вкусам, снижение веса, обильное слюнотечение.
Когда ждать таких проявлений, через сколько дней начинает тошнить при беременности — этот утомительный спутник настигает 75–80% женщин к концу первого месяца или на втором.
Иногда начинает тошнить еще до положительного теста — за день или два до предполагаемых месячных. Чаще неприятные ощущения дают о себе знать с 4–5, а у большинства они начинаются с 7–8 недели вынашивания.
Чаще неприятные ощущения дают о себе знать с 4–5, а у большинства они начинаются с 7–8 недели вынашивания.
ВАЖНО!
Токсикоз — нормальное физиологическое состояние в большинстве случаев, но не всегда. Многое зависит от того, насколько он выраженный, и от того, на каком месяце беременности тошнит: поздний токсикоз (гестоз) — это серьезное осложнение, при котором необходима медицинская помощь.
Почему появляется тошнота
Однозначного ответа на вопрос, на какой день беременности начинает тошнить, как надолго это затянется и насколько сильно проявится, нет — все индивидуально. Как нет и одного универсального объяснения таких симптомов.
Причин несколько:
- гормональные изменения: тело женщины перестраивается на вынашивание плода, формируется новый орган — плацента;
- иммунная реакция: организм матери на ранних сроках воспринимает плод как инородное тело, и начинается борьба гормонов беременности, которые призваны ее сохранять и развивать, и иммунитета, который стремится избавиться от вторжения;
- генетический фактор: предрасположенность к токсикозу способна передаваться по наследству;
- психологические причины: эмоциональное состояние влияет на течение вынашивания, страх, тревога, неуверенность усугубляют негативные симптомы.

ВАЖНО!
Вероятность неприятных проявлений выше у женщин, имеющих хронические заболевания, вредные привычки, у тех, кто нерегулярно и неправильно питается.
Особенности протекания раннего токсикоза
В какой период, на каком сроке появляется тошнота при беременности, определяет особенности токсикоза.
Большинство женщин эти симптомы мучают с 5–6 недели. Они проявляются как в легкой или средней, так и в тяжелой форме:
- к слабым и умеренным проявлениям относятся повышенная чувствительность к запахам, слюнотечение, головокружение, тошнота, рвота от 2 до 5 раз в сутки;
- тяжелыми проявлениями являются сильная тошнота, когда невозможно ни есть, ни пить, снижается вес, нет сил, рвота больше 6 раз в день, чреватая обезвоживанием, обмороки — это серьезно, немедленно обращайтесь к врачу.
Еще одна особенность первого триместра: то, на какой неделе беременности начинает тошнить, позволяет уже на ранних сроках предположить двойню. В этом случае все признаки этого состояния проявятся сильнее и раньше, дней через 20–25 после зачатия.
В этом случае все признаки этого состояния проявятся сильнее и раньше, дней через 20–25 после зачатия.
Большинство будущих мам мучаются тошнотой и рвотой до 10–12 недели, к 14-й неприятные симптомы отступают.
Почему тошнит на поздних сроках беременности
То, что нормально в первом триместре, после 20-й недели — признак гестоза, опасного и для мамы, и для малыша.
К приступам дурноты добавляются головные боли, «мушки» перед глазами, скачки давления, отеки, появление белка в моче и др. При появлении таких симптомов придется ложиться в стационар, т. к. это очень серьезно и само не пройдет.
Риск гестоза выше у женщин старше 35 лет, с хроническими заболеваниями почек, мочевого пузыря, сердечно-сосудистой системы.
Как отличить тошноту из-за беременности от болезней
Зная, что из себя представляет токсикоз, на каком месяце беременности начинает тошнить и почему, важно уметь отличить это состояние от болезней.
Основные различия:
- тошнит или рвет утром, вследствие влияния определенных продуктов или запахов — это токсикоз; если сильная рвота возникла без причины, сопровождается резью в животе, температурой, возможно отравление или ротавирусная инфекция;
- тошнота при токсикозе чаще такая, что рвота облегчения не дает; если же вырвало и сразу стало намного легче, то причина не в беременности;
- вас должно насторожить любое резкое и значительное изменение самочувствия, исчезновение тошноты в том числе — обо всех сомнениях обязательно сообщайте врачу.

Можно ли избавиться от токсикоза и что делать, когда тошнит
Универсальной таблетки нет. Настройте себя на то, что этот период необходимо перетерпеть — он недолгий.
Облегчить симптомы помогут:
- правильное питание: ешьте чаще и понемногу, исключите из меню острое, жареное, газированные напитки, кофе; лучше переносятся каши, молочные продукты, нежирное мясо;
- больше пейте: травяные чаи, морсы, компоты, теплый чай с медом и имбирем и т. д.; но будьте осторожны: мед и травы — потенциальный аллерген;
- снять приступ тошноты поможет долька лимона — положите ее в рот или в воду и выпейте маленькими глотками;
больше гуляйте; - высыпайтесь.
ВАЖНО!
Даже если совсем невмоготу, не занимайтесь самолечением, не принимайте без рекомендации врача никакие лекарственные препараты, т. к. большинство из них категорически противопоказаны при вынашивании, особенно в первом триместре, когда закладываются и формируются органы ребенка.
Может ли не быть токсикоза
Может. Везет четверти будущих мам — они не испытывают дискомфорта первых месяцев, знакомого остальным 75% женщин.
Если вы входите в счастливые 25%, не пугайтесь. Это значит, что вы здоровы, ваш организм быстро и правильно адаптировался к новой роли. Наслаждайтесь этим периодом своей жизни.
Берегите себя и своего будущего малыша!
0
0
2475
Мой мир
Вконтакте
Одноклассники
Запор при беременности | Официальный сайт Johnson & Johnson
На дискомфорт, связанный с задержкой стула, жалуются две трети женщин во время беременности и каждая третья после родов.1 Многие при этом предпочитают терпеть неприятные симптомы, считая их естественными для данного периода. Однако такой подход может быть опасным как для мамы, так и для малыша. Важно вовремя диагностировать нарушение стула и начать лечение. Выясним, чем же бывает вызван запор при беременности, какие последствия он может иметь и как решить эту проблему.
Выясним, чем же бывает вызван запор при беременности, какие последствия он может иметь и как решить эту проблему.
Как распознать запор
Запор – это нарушение функций кишечника, которое проявляется увеличением интервалов между актами дефекации по сравнению с индивидуальной физиологической нормой, затруднением акта дефекации (даже при сохранении нормальной периодичности стула) или систематическими ощущениями недостаточного опорожнения кишечника.2 При запоре масса кала уменьшается, изменяется и его консистенция (он становится твердым, сегментированным). Нередко запор при беременности также проявляется необходимостью долгого натуживания и болью при дефекации, метеоризмом и болевыми ощущениями в области кишечника.
Причины запоров на ранних сроках
Изменение гормонального фона. Это является одной из частых причин запоров у беременных. В первые месяцы после зачатия в организме женщины происходит активная гормональная перестройка для подготовки к вынашиванию ребенка, в частности, существенно возрастает выработка прогестерона. Он снижает тонус мускулатуры органов малого таза для того, чтобы оплодотворенная яйцеклетка благополучно закрепилась в матке. К сожалению, это имеет и своеобразный побочный эффект – замедляется работа пищеварительного тракта, ухудшается перистальтика кишечника, может возникнуть запор на ранних сроках. Кроме того, женщины часто резко снижают свою физическую активность, что также может спровоцировать нарушение. Учитывая все это, неудивительно, что будущая мама несколько раз в неделю может задаваться вопросом: «Что делать беременной при запоре?». Действенные слабительные во время беременности на ранних сроках нередко оказываются одним из самых востребованных препаратов среди будущих мам.
Он снижает тонус мускулатуры органов малого таза для того, чтобы оплодотворенная яйцеклетка благополучно закрепилась в матке. К сожалению, это имеет и своеобразный побочный эффект – замедляется работа пищеварительного тракта, ухудшается перистальтика кишечника, может возникнуть запор на ранних сроках. Кроме того, женщины часто резко снижают свою физическую активность, что также может спровоцировать нарушение. Учитывая все это, неудивительно, что будущая мама несколько раз в неделю может задаваться вопросом: «Что делать беременной при запоре?». Действенные слабительные во время беременности на ранних сроках нередко оказываются одним из самых востребованных препаратов среди будущих мам.
Нарушение рациона питания. Еще одной распространенной проблемой являются отеки, поэтому многие женщины ограничивают употребление жидкости и продуктов, содержащих большое количество воды (овощей, фруктов). Гастроэнтерологи не рекомендуют делать этого, так как жидкость и клетчатка (пищевые волокна) крайне важны для нормальной работы прямой кишки.
Прием железо- и кальцийсодержащих препаратов. Врачи иногда назначают беременным специальные препараты, способствующие нормальному питанию плода, – лекарства и биологически активные добавки, содержащие кальций и железо. Эти вещества обладают закрепляющим эффектом и могут вызвать запор на ранних сроках. Именно поэтому слабительное для беременных встречается в аптечках очень многих женщин.
Причины запоров на поздних сроках
Все описанные выше факторы также влияют на работу кишечника беременных на поздних сроках (с 16 недели до родов). Однако к ним добавляются еще несколько моментов, делающих для многих женщин необходимым прием слабительного средства при беременности.
Снижение физической активности. Двигательная активность по мере приближения к родам еще более ограничивается. Это связано с увеличением массы тела женщины и нагрузки на позвоночник из-за растущего плода.
Изменение положения плода. На последних неделях головка малыша опускается и через стенку матки сильно сдавливает кишечник.
Изменение эмоционального фона. Наконец, многие будущие мамы начинают сильно волноваться перед родами, снижается их аппетит, что также может привести к задержке стула. Поэтому слабительное для беременной женщины может стать первым решением проблемы.
Возможные последствия запора при беременности
Выше мы упоминали, что женщинам следует бороться с запорами при беременности. И вот почему. При систематической задержке стула в прямой кишке скапливаются переваренные остатки пищи, которые являются благоприятной средой для размножения микробов. Запор при беременности может привести к неприятным последствиям, а именно:
- запор у беременных может стать причиной нарушения микрофлоры кишечника;
- хронические запоры во время беременности могут спровоцировать воспалительные заболевания женских половых органов;
- при запоре в кишечнике могут развиваться гнилостные процессы, выделяющиеся токсины попадают в кровь и влияют на самочувствие женщины и состояние плода;
- натуживание при запорах на поздних сроках может дать толчок к преждевременному началу родов;
переполненная толстая кишка при запоре у беременных нередко влияет на тонус матки, что повышает риск невынашивания.
Профилактика запоров при беременности
Для профилактики нарушений стула во время беременности женщинам можно соблюдать несколько простых правил. Во-первых, стараться употреблять больше продуктов, содержащих клетчатку (овощей, фруктов, отрубей и др.). Пищевые волокна являются простейшим средством от запора при беременности. Не следует увлекаться крепким чаем или кофе, шоколадом и мучными продуктами. Во-вторых, пить больше жидкости (до 1,5-2 литров при отсутствии противопоказаний). В-третьих, больше двигаться. Речь идет о допустимой физической активности, например, о регулярных прогулках на свежем воздухе или специальной йоге для беременных.
Лечение запоров при беременности
Лечением запоров у беременных женщин должен заниматься квалифицированный врач. Проблема состоит в том, что многие общеизвестные препараты просто запрещено принимать в таком положении. Физиотерапевтические методы лечения также противопоказаны женщинам в положении из-за опасности стимуляции сокращений матки и неблагоприятного воздействия на плод. При жалобах на запоры беременным не советуют использовать слабительные средства, вызывающие спазмы. К ним относятся препараты, в состав которых входит сульфат магния, карловарская соль, касторовое масло, а также кора крушины, ревень и листья сенны. Перед использованием подобных средств от запоров во время беременности женщине следует обратиться за консультацией к специалисту.
При жалобах на запоры беременным не советуют использовать слабительные средства, вызывающие спазмы. К ним относятся препараты, в состав которых входит сульфат магния, карловарская соль, касторовое масло, а также кора крушины, ревень и листья сенны. Перед использованием подобных средств от запоров во время беременности женщине следует обратиться за консультацией к специалисту.
Слабительное средство МИКРОЛАКС
® при беременности
Для того, чтобы избавиться от запора при беременности, мы рекомендуем использовать современный препарат, например МИКРОЛАКС®, в формате микроклизмы. Его допустимо применять даже в качестве слабительного при беременности, а также давать детям. Средство начинает действовать уже через 5-20 минут3, так как не проходит через пищеварительный тракт и действует местно – непосредственно на каловые массы. В основе механизма его работы лежит процесс пептизации: облегчение опорожнения кишечника достигается за счет размягчения плотных каловых масс. Это один из самых физиологичных методов, способствующих опорожнению кишечника. Удобная форма выпуска препарата (микроклизма) повышает комфортность использования слабительного при беременности.
Это один из самых физиологичных методов, способствующих опорожнению кишечника. Удобная форма выпуска препарата (микроклизма) повышает комфортность использования слабительного при беременности.
1 Catherine S Bradley, Colleen M Kennedy, Anne M Turcea, Satish S C Rao, Ingrid E Nygaard ‘Constipation in pregnancy: prevalence, symptoms, and risk factors’ ,Obstetrics and gynecology. 01/01/2008; 110(6):1351-7.
(Кэтрин С. Брэдли, Коллин М. Кеннеди, Энн М. Турчеа, Сатиш С.К. Рао, Ингрид Е. Нигаард «Запоры при беременности: уровень распространенности, симптомы и факторы риска», журнал «Акушерство и гинекология. 01.01.2008; 110(6):1351-7»)
2 А. И. Хавкин. Хронические запоры у детей: принципы терапии, Детский доктор, 2000, № 5.
3 Инструкция для применения медицинского лекарственного средства МИКРОЛАКС® (MICROLAX®)
Реклама лекарственного средства. Перед применением необходимо ознакомиться с инструкцией и проконсультироваться с врачом. РУ № UA/15636/01/01 от 01.12.2016, приказ МЗО №1299
РУ № UA/15636/01/01 от 01.12.2016, приказ МЗО №1299
Признаки беременности на ранних сроках
Беременность, особенно ранний период, – непростое время как для женщины, так и для малыша. Этот жизненный этап может сопровождаться рядом трудностей и требует от будущей мамы внимательного отношения к своему здоровью
Диагностика беременности на ранних сроках
Первые признаки беременности могут проявиться уже через 7-10 дней после ее наступления. Это связано с особым гормоном, называемым хорионическим гонадотропином человека (ХГЧ) — его начинает выделять прикрепившийся к стенке матки эмбрион. В первые три месяца беременности количество такого гормона значительно увеличивается, что становится основным фактором, влияющим на самочувствие будущей мамы. На четвертом месяце количество ХГЧ, как правило, снижается, и самочувствие женщины приходит в норму.
Симптоматика наступления беременности
Сигналом о наступлении беременности могут служить следующие признаки:
1.
 Изменение менструального цикла
Изменение менструального цикла
Отсутствие или задержка менструации – самый явный симптом наступления беременности. Однако бывают ситуации, когда менструация продолжается даже при наступлении беременности. Если вы точно знаете о своем положении, любые выделения должны вас насторожить – это повод для скорейшего обращения к врачу.
Отсутствие менструации не обязательно говорит о наступлении беременности. Иногда нарушение женского цикла может быть связано с хронической усталостью, сильными стрессами, развитием некоторых заболеваний. Хирургическое вмешательство в организм также является причиной, из-за которой нормальное течение цикла может быть нарушено.
2. Слабость и недомогания
Изменение самочувствия, появление слабости, сонливости, постоянного желания спать также может быть признаком беременности на ранней стадии. В этот период все защитные функции организма резко снижаются, поэтому есть риск простудиться, просто проветривая в комнате. Отсюда частые заложенность носа и першение в горле у будущих мам.
Отсюда частые заложенность носа и першение в горле у будущих мам.
3. Появление болей в груди или животе
Также признаками наступления беременности могут являться такие факторы, как дискомфорт в груди или спазмы в области живота. Организм женщины начинает активно перестраиваться уже со второй недели – идет интенсивная работа по формированию плода и плаценты, мышцы матки начинают активно сокращаться, а грудь начинает накапливать молоко для будущего грудного вскармливания. В связи с этим возможно изменение ореола груди (кругов вокруг сосков) и выделения из нее прозрачной жидкости.
4. Тошнота и рвота
Появление тошноты и рвоты – довольно распространенные факторы, сопровождающие беременность. Особенно остро они проявляются в утреннее время, после пробуждения, а также могут быть реакцией на самые различные запахи – еду, парфюм, бытовую химию. В нормальном случае к концу третьего месяца такие симптомы должны исчезать, но бывают случаи, когда они сохраняются вплоть до третьего триместра беременности. При позднем токсикозе – «гистозе» – врачи рекомендуют беременным проходить лечение в стационаре.
При позднем токсикозе – «гистозе» – врачи рекомендуют беременным проходить лечение в стационаре.
5. Изменение эмоционального фона
У большинства женщин с наступлением беременности происходит изменение эмоционального состояния. Резкие перепады настроения связаны, в первую очередь, с изменением гормонального фона, а также с повышенной тревожностью за своего будущего малыша.
6. Усиление выделений
Выделения мочеполовой системы — естественный процесс для женского организма, но с наступлением беременности они меняют свою структуру и цвет – становятся прозрачными и более слизистыми. Такие выделения являются нормальным процессом защиты организма от проникновения в него всевозможных вирусов и бактерий.
7. Повышение базальной температуры
Большинство врачей склонны считать, что при выявлении беременности на ранних сроках измерение базальной температуры дает 100% результат. Чтобы измерение было эффективным, лучше всего проводить его рано утром – сразу после пробуждения, когда мышцы кишечника еще расслаблены. Температура в прямой кишке при наступлении беременности поднимается до показателя 37°С и выше
Температура в прямой кишке при наступлении беременности поднимается до показателя 37°С и выше
Организм каждой женщины – уникален и индивидуален, поэтому может вести и проявлять себя совершенно по-разному.
Сегодня для диагностики беременности существует много современных средств и способов. Получить более точный результат можно с помощью теста на беременность, или сдав на анализ кровь.
Также подтвердить беременность можно с помощью ультразвукового исследования (УЗИ).
Женщине при наступлении беременности необходимо обратиться к врачу и встать на учет на сроке не позднее 12 недель.
В клинике «Реновацио» мы предлагаем комплексный подход к ведению беременности, который убережет вас от осложнений и проблем на всем этапе вынашивания малыша.
Здоровое питание при беременности
Категория: Здоровое питание.
Счастье, томительное ожидание, предвкушение и даже страх — все эти чувства неизбежно сопровождают беременных женщин. И очень важно в этот период не отдаться эмоциям, а помнить о той ответственности, которая является неотъемлемой частью этого времени. Именно в этот период важно соблюдать основы здорового образа жизни с учетом требований, предъявляемых беременностью. Правильное питание при беременности — наиболее актуально, так как именно от того, что ест женщина, во многом зависит, как будет развиваться ее ребенок. Например, от того, достаточно ли беременная получает белка, зависит, будет ли хватать ребенку строительного материала.
И очень важно в этот период не отдаться эмоциям, а помнить о той ответственности, которая является неотъемлемой частью этого времени. Именно в этот период важно соблюдать основы здорового образа жизни с учетом требований, предъявляемых беременностью. Правильное питание при беременности — наиболее актуально, так как именно от того, что ест женщина, во многом зависит, как будет развиваться ее ребенок. Например, от того, достаточно ли беременная получает белка, зависит, будет ли хватать ребенку строительного материала.
Имеет смысл учитывать одну важную особенность: правильное питание на ранних сроках беременности будет несколько отличаться от рациона питания беременной женщины на последних неделях.
Не всем понятно, откуда берутся такие различия, однако разобраться в теме будет довольно просто. Судите сами, на ранних сроках закладываются важные системы организма, однако размер плода увеличивается незначительно. Поэтомуна ранних срокахздоровое питание беременных женщин основывается на достаточном получении минералов, витаминов и тому подобное.
Во втором триместребеременности питание должно ориентироваться на повышенное употребление белка, так как именно сейчас начинается активный рост ребенка, его внутренних органов. Для всего этого необходим строительный материал, то есть, белок.
Питаниев третьем триместребеременности — это, прежде всего, витамины и минералы, которые необходимы для развития внутренних систем организма ребенка, в особенности кальций для роста костей и развития нервной системы.
При планировании беременности правильное питание также очень важно. Чем более здоровым, выносливым, сильным будет организм женщины в момент зачатия, тем больше шансов на успешное закрепление плодного яйца в матке. Да и определенный набор витаминов в организме способствует правильному развитию эмбриона.
Как видите, различие рекомендаций по правильному питанию беременных по месяцам, а иногда даже по неделям, вполне оправдано. Однако существуют, естественно, и общие правила правильного питания во время беременности, вот о них и пойдет речь дальше.
Общие принципы правильного питания во время беременности
Прежде всего, стоит запомнить одну простую вещь: из-за стола лучше встать слегка голодной, чем с тяжестью в желудке от переедания. В связи с этим лучше и вовсе придерживаться принципов дробного питания: есть меньше, но чаще. Идеальным вариантом будет есть 5–6 раз в сутки. Последний прием пищи должен быть за 3 часа до сна. Если чувство голода нестерпимо, можно выпить стакан молока или кефира, съесть яблоко или грушу. Именно такой режим питания для беременных будет наиболее оптимальным.
Правильное питание при беременности, как и, собственно, любое правильное питание, предполагает исключение или максимальное ограничение жареной пищи, маринованных продуктов и копченостей. Гораздо более полезной будет пища, приготовленная на пару, сваренная, тушеная или запеченная. Продукты питания для беременных должны быть максимально свежими и натуральными, не должны содержать консервантов, излишков соли и тому подобного.
Очевидно, что консервированные продукты, различные колбасы и прочие продукты долгого хранения, если не оказываются под запретом, то требуют жесткого контроля их употребления.
Конечно же, рекомендуется отказаться от фаст-фуда. Однако стоит отметить, что если встанет выбор — остаться голодной или съесть что-то не слишком полезное, лучше все-таки выбрать второе. Голодать беременной женщине не стоит. Другое дело, если перед таким выбором вы встаете подозрительно часто, то стоит задуматься о том, чтобы носить с собой фрукты или бутерброды.
Огромное значение имеет баланс между такими важнейшими компонентами питания, как белки, жиры, углеводы, а также витамины и минералы. Конечно, сбалансированное питание для беременных на разных сроках предполагает разный баланс этих компонентов, сам факт остается неизменным.
Питание по неделям
1–3 недели беременности
Гинекологи отсчитывают беременность не от дня зачатия, так как его рассчитать почти невозможно, а от первого дня последних месячных. Следовательно, первые 2 недели акушерского срока беременности приходятся на время до зачатия.
Следовательно, первые 2 недели акушерского срока беременности приходятся на время до зачатия.
Планирование беременности-это чрезвычайно ответственный период, от которого, как ни крути, зависит и здоровье будущего ребенка, и отсутствие каких-либо осложнений во время беременности. Вот и получается, что правильное питание перед беременностью имеет первостепенное значение. На этом этапе очень важно увеличить количество фолиевой кислоты. Часто врачи рекомендуют пить ее в виде капсул, однако гораздо лучше получать все витамины из нормальной пищи. Фолиевая кислота содержится в зелёных лиственных овощах (шпинат, салат, капуста и др.), спарже, фасоли и бобовых, семенах и орехах, цитрусовых.
Не менее полезно употреблять желтые фрукты и овощи. А вот от жирной и сладкой пищи лучше отказаться. Это позволит избежать проблем с ожирением, а также снизить риск возникновения раннего токсикоза.
Примерно на 10–14 день цикла происходит оплодотворение и начинается движение плодного яйца в сторону матки. С этого времени можно говорить о наступившей беременности.
С этого времени можно говорить о наступившей беременности.
3 неделя
Питание в начале беременности — это очень сложная тема, так как буквально каждую неделю у зародыша появляются новые органы и системы, а значит, и потребность в витаминах и питательных веществах постоянно изменяется.
На третьей неделе беременности происходит имплантация яйцеклетки и начинает развиваться плацента, а также плодная оболочка. Для их полноценного развития необходимы кальций, который содержится в молочных продуктах, орехах, рыбе, бобовых, фруктовых соках и крупах; и марганец, его можно получить из орехов, шпината, свеклы, грибов, печени животных.
4 неделя
На 4 недели питание остается таким же, как и на 3, однако в это время особенно важно отказаться от кофе. Впрочем, пить этот, безусловно, вкусный, но не очень полезный напиток во время беременности стоит с крайней осторожностью. Особенно кофе противопоказан в вечернее время. Как видите, правильное питание в первый месяц беременности — это не слишком сложно. Дальше будет немногим сложнее.
Как видите, правильное питание в первый месяц беременности — это не слишком сложно. Дальше будет немногим сложнее.
5 неделя
Как правило, примерно на этом сроке начинается токсикоз беременных. Чтобы облегчить это состояние можно немного изменить свое дневное меню. Так, мясо и яйца, а также другие животные белки можно заменить орехами, соей и другими бобовыми. Вместо молока можно есть йогурт и сыр. Не лишним будет ввести в рацион морковь, манго, абрикос.
6 неделя
Токсикоз в самом разгаре, поэтому утро должно начинаться с сухариков или несладких крекеров. Съедать их лучше сразу после пробуждения, не вставая с постели. На этом этапе лучше пить побольше жидкости, как минимум 8 стаканов в сутки (например: воду с соком лимона или чай с лимоном). На ночь можно съесть горсть изюма.
7 неделя
В это время могут возникнуть проблемы с кишечником. Следовательно, стоит избегать продуктов, способствующих газообразованию, в том числе, капусты. Не лишним будет отказаться и от тех продуктов, которые крепят. Лучше ввести в рацион чернослив, свежий кефир и тому подобное.
Следовательно, стоит избегать продуктов, способствующих газообразованию, в том числе, капусты. Не лишним будет отказаться и от тех продуктов, которые крепят. Лучше ввести в рацион чернослив, свежий кефир и тому подобное.
8 неделя
Имбирный чай поможет справиться с токсикозом, и не забывайте об орехах.
9–10 недели
Отдавайте предпочтение кашам из цельного зерна и хлебу из зерна грубого помола. Бурый рис лучше, чем белый. В целом, организму беременной на этом этапе требуется довольно много клетчатки.
11–12 недели
Заканчивается первый триместр беременности, и питание в это время должно быть особенным. Это самое сложное время, и очень важно прислушиваться к себе, к своему организму. Если вам хочется съесть конкретное блюдо, значит именно тех веществ, которые содержатся в нем, и не хватает вашему малышу. Конечно же, ударяться в крайности не стоит.
13–16 недели
Питание во 2 триместре во время беременности характеризуется, как уже говорилось, обильным потреблением белков. Кроме того, необходимо увеличить общую суточную калорийность пищи. Если в первый триместр достаточно будет съедать 2400–2700 кКал, то с этого времени необходимо съесть 2700–2900 кКал.
16–24 недели
Питание на 6 месяце беременности должно способствовать развитию зрения и слуха ребенка. То есть, вам необходимы витамин, А и бета-каротин. Есть в это время лучше капусту, желтый перец, морковь. Учитывайте, что витамин, А усваивается только вместе с жирами.
24–28 недели
Именно на этом сроке особенно актуальным становится дробное питание. Матка активно растет, занимает все больше места в брюшной полости, и начинает давить на желудок. Соответственно, желудок становится меньше, и ему сложно вмещать большое количество пищи. Даже при питании небольшими порциями беременную женщину может беспокоить изжога. Лучше отказаться от газированных напитков и кофе, они также провоцируют изжогу. Вообще, питание беременной в третьем триместре должно быть максимально разнообразным, так как потребности малыша растут.
Даже при питании небольшими порциями беременную женщину может беспокоить изжога. Лучше отказаться от газированных напитков и кофе, они также провоцируют изжогу. Вообще, питание беременной в третьем триместре должно быть максимально разнообразным, так как потребности малыша растут.
29–34 недели
На 8 месяце активно растут кости и закладываются зубы, следовательно, очень важно есть как можно больше продуктов, содержащих кальций. Для развития мозга просто необходимы жирные кислоты, да и усвоению кальция способствуют именно они. Недостаток железа на этом сроке может привести к развитию анемии, как у матери, так и у ребенка. Жирная рыба, орехи, красное мясо, темно-зеленые овощи и семечки — вот те продукты, которые стоит употреблять в этот период беременности.
35–40 неделя
Питание на 9, последнем месяце беременности, должно способствовать общему укреплению организма матери. Ведь впереди у нее очень сложная и трудоемкая работа — роды. Главным источником энергии в организме являются углеводы, именно их потребление и должно стать основой питания беременной перед родами. Каши и овощи — вот те продукты, которые вы и должны есть в этот период.
Вот и все, что можно сказать о питании по триместрам. Пример меню для беременных по триместрам тоже может быть не лишним. На основе этих меню и пояснений к ним, вы сможете составлять меню для себя.
Пример меню для беременных на 1 триместр
1. Завтрак: мюсли с йогуртом и свежевыжатый грушевый сок.
2. Первый перекус: бутерброд с лососем.
3. Обед: грибной суп, салат из капусты, чай на травах.
4. Второй перекус: цельнозерновой хлеб с сыром.
5. Ужин: салат из моркови и овощное ризотто. Запить все можно кефиром.
В первом триместре очень важно, чтобы женщина получала с пищей большое количество фолатов и витамина В6.
Пример меню для беременных на 2 триместр
Во втором триместре для беременных важно присутствие в рационе кислоты омега-3, кальция, витамина Д и железа.
1. Завтрак: овсянка на молоке с яблоком и корицей, чай из ромашки.
2. Первый перекус: миндаль с черносливом.
3. Обед: суп из чечевицы, салат из морской капусты, клюквенный морс.
4. Второй перекус: бутерброд с сельдью.
5. Ужин: омлет с грибами и йогурт.
Пример меню для беременных на 3 триместр
Здесь особую роль играют углеводы и витамин К.
1. Завтрак: блины со сливочным сыром и простоквашей.
2. Первый перекус: бутерброд с сыром из цельнозернового хлеба.
3. Обед: рыбная солянка, салат из тунца и зелени, отвар шиповника.
4. Второй перекус: ватрушка.
5. Ужин: рыба с рисом и ряженка.
Особое питание для беременных
Но это еще не все особенности питания беременных женщин. В некоторых случаях у женщин во время беременности развиваются патологии, которые требуют особенного питания. Так, при анемиибеременных особое питание просто необходимо. Женщина, столкнувшаяся с анемией беременных должна проконсультироваться с врачом не только о медикаментозном лечении, но и о соответствующей диете. При таком заболевании очень важно увеличить потребление продуктов, содержащих железо. Железо можно получить из продуктов животного (нежирное красное мясо, рыба, птица) и растительного (орехи, сушеные белые грибы, шпинат, гречка, бобовые и др.) происхождения. Кроме того, важно не только знать, какие продукты употреблять, но и в каких сочетаниях, так как это влияет на всасываемость железа в организме человека. Повышает усвоение железа в организме витамин С, то есть сочетание продуктов содержащих железо и витамин С благоприятно. Препятствуют всасыванию железа в кишечнике продукты, содержащие кальций (молочные продукты) и танин (чай, кофе). Поэтому их употребление следует разобщать.
При ожирении, развившемся на фоне беременности, может возникнуть необходимость в диетическом питании для беременных. Важно помнить, что без консультации врача беременная женщина не должна выбирать себе диету для похудения. Слишком велик риск развития патологий и отклонений, как в организме матери, так и в организме ребенка.
Особенно вредны монодиеты и диеты, требующие длительного голодания. И то и другое способствует истощению и авитаминозу. Восстанавливать состояние организма, запас питательных веществ и витаминов придется очень долго, а компенсировать тот вред, который такие диеты наносят ребенку, и вовсе невозможно.
Причина пищевых капризов беременных: это не потому, что их организму чего-то не хватает
- Вероник Гринвуд
- BBC Future
Автор фото, Getty Images
Что стоит за странными пищевыми причудами беременных? Скорее всего, совсем не то, о чем мы привыкли думать.
Все мы тысячу раз слышали истории про беременную, которой среди ночи так захотелось соленого огурчика с мороженым, что она отправила мужа на поиски вожделенных продуктов. Или которой страстно хочется шоколада — но не любого, а именно такого, который не найти в магазинах поблизости.
Впрочем, почему же «слышали»? Возможно, вы сами испытывали необъяснимое желание съесть нечто особенное, когда были беременны.
Часто пытаются объяснить это тем, что пищевые капризы беременных происходят из-за того, что их организму (или организму развивающегося плода) вдруг потребовались определенные питательные вещества, и в таком объяснении даже есть что-то привлекательное, умиляющее.
В конце концов, вынашивать ребенка — процесс трудный, долгий, не всегда приятный и порой загадочный. И если у жгучего желания срочно съесть бургер, а то и два, имеется такая веская причина — что ж, так тому и быть.
Однако если взглянуть на научные исследования этого феномена, все оказывается гораздо более сложным и увлекательным.
Исследователи обнаружили, что пищевые капризы беременных (как понятие) существовали далеко не во всех культурах.
И в тех неанглоязычных странах, в которых беременные женщины иногда сообщают о своих внезапно возникших пищевых желаниях, они хотят совершенно иного, чем, например, женщины в США и Великобритании. Скажем, в Японии чаще всего им хочется такой прозаической вещи, как рис.
Идем дальше: исследования, в ходе которых пытались выяснить, получает ли организм из тех продуктов, которые чаще всего так хотят съесть беременные, особенные питательные вещества, что ему необходимы, не нашли этому никакого подтверждения.
Фактически женщины, которые сообщали о непреодолимом желании что-то съесть, набирали из-за этого гораздо больше веса, чем считается здоровым при беременности, что могло привести к большему количеству осложнений.
Это, впрочем, означает не то, что женщины выдумывают все свои желания. А то, что причины их капризов совершенно иные, они диктуются не биохимической нуждой.
Помочь может понимание того, почему людям вообще внезапно хочется той или иной пищи, полагает Джулия Хормс, профессор психологии Университета штата Нью-Йорк в Олбани, исследующая пищевые капризы на разнообразном материале.
Например, по ее словам, около 50% женщин в США сообщают о страстном желании есть шоколад в течение недели, предшествующей месячным.
Ученые решили разобраться, связано ли такое желание с некими питательными веществами в шоколаде, важными для менструации, или же оно отражает гормональные изменения.
Автор фото, Getty Images
Подпись к фото,
Пищевые капризы могут быть связаны с психологией или культурными традициями того или иного общества
В одном из экспериментов психолог давал женщинам коробку и просил съесть ее содержимое, когда вдруг приспичит что-то съесть.
В некоторых коробках был молочный шоколад, в котором присутствуют все обычные ингредиенты шоколада и который к тому же дает приятное ощущение тающей во рту сладости.
В других — белый шоколад, не содержащий твердых веществ какао (которые придают молочному и темному шоколаду темную окраску), но все равно имеющий приятную фактуру.
В третьих — конфеты из какао со всеми питательными веществами какао, но не дающие того приятного ощущения во рту, которое дает шоколад.
Выяснилось, что белый шоколад имел наибольший успех в удовлетворении желаний, и это говорит о том, что капризы не подстегиваются какими-то особо полезными ингредиентами какао.
В других исследованиях «шоколадных капризов» не было обнаружено их связи с уровнем гормонов.
На самом деле женщины и в период климакса продолжали испытывать желание есть шоколад, подчеркивает Хормс, они просто начинали приписывать это другим причинам.
Всё это подводит нас к тому, что источник пищевых капризов — в психологии или в культурных традициях. Острое желание съесть печенье, плитку шоколада или пачку чипсов может родиться просто как мысль, а затем расти все больше и больше, превращаясь в навязчивую идею, которой трудно противостоять.
В то же время мысли о чем-то вкусненьком могут соседствовать с чувством вины.
«В этом есть определенная неоднозначность, — рассуждает Хормс. — С одной стороны, тот же шоколад несомненно вкусен по определению, а с другой — культура, в которой я живу, говорит мне, что я не должна его есть. Мне по-настоящему его хочется, а нельзя…» И это имеет свои последствия.
В частности, если ты долго сдерживаешь себя и у тебя в голове уже сформировался барьер (тебе не позволено есть эту пищу!), будет крайне трудно устоять и не потерять контроль над своими желаниями, когда ты дорвешься до запретного лакомства.
И тогда, съев кусочек торта, ты, вместо того чтобы почувствовать удовлетворение и заняться чем-то другим, съедаешь еще три куска.
Масла в огонь подливает еще и то, что женщины во время беременности могут ограничивать себя в определенной еде — либо придерживаясь более здоровой диеты, либо следуя рекомендациям врача.
Автор фото, Getty Images
Подпись к фото,
Регулярно съедая по кусочку шоколада, можно удержать себя от срыва в бесконтрольное пожирания плитки за плиткой
Все перечисленные обстоятельства рождают — по крайней мере, в некоторых странах мира — ситуации, в которых пищевые капризы возникают более часто и с большей вероятностью, их труднее контролировать, что может привести, скажем, к набору лишнего веса.
Кроме того, во время беременности капризы женщины в еде не принято осуждать.
«В нашей культуре есть определенные моменты и жизненные ситуации, когда женщин не принято осуждать за то, что они едят пищу, которой обычно положено сторониться, — говорит Хормс. — Например, такими ситуациями в обществе считаются предменструальный синдром и беременность».
Понимание того, что именно ведет к острому желанию что-то съесть, может предотвратить переход от простой мысли о пирожном к обжираловке пирожными, подчеркивает Хормс.
Один способ — использовать отвлекающие факторы, как визуальные, так и, например, обонятельные. Другой — с помощью самосозерцания и осознанности, достигаемых в медитации, признать наличие желания и дать ему уйти, отпустить его.
Профессор Хормс также рекомендует, если вам, например, сильно хочется шоколада, купить плитку очень высокого качества и ежедневно съедать по паре кусочков, таким образом не давая пищевому капризу превратиться в одержимость и подчинить вас себе.
Что же касается пищевых капризов во время беременности, то здесь может играть дополнительную роль культурный фактор: беременность для женщины — это очень напряженное время, и пройти его без чьей-то помощи бывает трудно.
Исследование, в котором приняли участие женщины Танзании, сообщавшие ученым о своем остром желании поесть мяса, рыбы, продуктов из зерна, фруктов и овощей, показало: когда женщина получала желаемое, она воспринимала это как знак поддержки со стороны мужа и семьи.
И в самом деле, чтобы принести во втором часу ночи своей беременной жене соленых огурчиков, требуется немало самоотверженности, которая доказывает: человек по-настоящему заботится о жене.
Хотя соленые огурчики сами по себе отличная вещь, тот факт, что ваш любимый принес их вам и думал о вас, придает им дополнительную ценность.
Прочитать оригинал этой статьи на английском языке можно на сайте BBC Future.
Рвота при беременности: причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Рвота — нормальный симптом беременности, который люди обычно называют утренним недомоганием. Иногда есть и другие причины рвоты, требующие медицинской помощи.
Рвота — один из наиболее частых симптомов беременности. Примерно 70% беременных женщин испытывают тошноту или рвоту в течение первого триместра, однако они могут длиться на протяжении всей беременности.
Однако не все рвота и тошнота во время беременности возникают из-за утреннего недомогания. В некоторых случаях виноваты более серьезные первопричины.
Рвота при беременности — это нормально. Сообщается, что люди описали это состояние, также известное как невирапин (тошнота и рвота во время беременности), еще в 2000 году до нашей эры.
Хотя нет четкой причины для применения невирапина, одна теория состоит в том, что это связано с гормональными изменениями, которые женщина претерпевает во время беременности.
Несмотря на то, что невирапин часто называют утренним недомоганием, он может возникать в любое время дня и ночи.Эти симптомы часто ограничиваются первым триместром, но иногда они могут распространяться на протяжении всей беременности, в том числе в третьем триместре.
Стандартное утреннее недомогание обычно начинается до 9 недели беременности. Женщины обычно испытывают тошноту на короткое время каждый день и могут рвать один или два раза в день.
Hyperemesis gravidarum поражает примерно 3 из 100 беременностей и вызывает сильную и чрезмерную рвоту и тошноту. В то время как утреннее недомогание поддается лечению, гиперемезис беременных протекает гораздо тяжелее.Симптомы включают:
- рвоту более трех-четырех раз в день
- чувство тошноты почти постоянно
- потеря значительного количества веса тела перед беременностью
- обезвоживание
Хотя причина утреннего недомогания до конца не изучена, существует определенный риск факторы повышают вероятность того, что у человека будут более серьезные симптомы:
- многоплодная беременность, т. е. двойня или тройня
- , имеющая предыдущую беременность с тошнотой и рвотой
- наличие в семейном анамнезе сильной тошноты и рвоты во время беременности
- наличие в анамнезе укачивания или мигрени
- беременность плодом женского пола
Невирапин во время беременности также может возникнуть из-за определенных заболеваний, в том числе:
Пищевое отравление
Заболевания, связанные с пищевыми продуктами, также известные как пищевые отравление, вызванное употреблением в пищу продуктов питания или питьевой воды, содержащей вред полные вещества, такие как:
- бактерии
- паразиты
- вирусы
- определенные химические вещества
Беременные женщины подвергаются более высокому риску заболеваний, связанных с пищевыми продуктами, чем другие, потому что их иммунная система слабее.Кроме того, иммунная система плода еще недостаточно сильна, чтобы бороться с микробами.
Наряду с тошнотой и рвотой болезни пищевого происхождения могут вызывать следующие симптомы:
Чтобы свести к минимуму риск пищевого отравления, беременным женщинам следует избегать определенных пищевых продуктов, в том числе:
- немытых фруктов и овощей
- сырых или недоваренных яиц
- непастеризованное молоко
- непастеризованный сыр
- сырая рыба
Рекомендуется изучить полный список продуктов, чтобы избежать максимального ограничения риска заболеваний, связанных с пищевыми продуктами.Узнайте больше о пищевых отравлениях здесь.
Лечение обычно определяется как причиной, так и тяжестью невирапина. Это может быть как простое изменение диеты, так и серьезное введение питательных веществ и жидкости в больнице.
Некоторые виды лечения включают:
- Витамин B-6 и доксиламин: Оба из них безопасны для индивидуального или совместного приема во время беременности, поскольку они не оказывают вредного воздействия на плод.
- Противорвотные препараты: Эти препараты предотвращают рвоту, и врач может назначить их, если вышеуказанная комбинация не работает.
Важно проконсультироваться с врачом, прежде чем пробовать следующие методы лечения, которые, по мнению некоторых, могут помочь облегчить невирапин:
- Иглоукалывание: Эта форма альтернативной медицины включает введение тонких игл в определенные точки на коже. Лучше всего выбирать практикующего врача, который обучался работе с беременными женщинами.
- Акупрессура и акустимуляция: Эти техники включают оказание давления или стимуляцию определенных точек тела, называемых точками давления, для предотвращения тошноты.
Беременные женщины могут предпринять определенные шаги — в основном диетические или связанные с образом жизни — чтобы уменьшить вероятность рвоты. К ним относятся:
- есть небольшими порциями несколько раз в день, а не три больших приема пищи
- избегать запахов, вызывающих тошноту
- принимать пренатальные витамины
- пить воду или имбирный эль
- пить жидкости часто
- употреблять имбирь или с добавками
- есть крекеры или сухие тосты
В Интернете можно купить различные имбирные продукты.
Нормальное утреннее недомогание — это не повод для беспокойства и не требует посещения врача.
Однако тяжелое утреннее недомогание может быть связано с гиперемезисом беременных. Если гиперемезис беременных кажется вероятным, важно как можно скорее обратиться к врачу, так как это может иметь серьезные осложнения и потребовать лечения.
Беременным женщинам следует обратиться к врачу при появлении любого из следующих симптомов:
- потеря веса более чем на 2 фунта
- неспособность удерживать пищу и жидкость на низком уровне
- усталость или спутанность сознания
- кровь в рвоте
Болезнь во время беременности обычно не вредит ни беременной женщине, ни развивающемуся плоду.
Медицинское лечение необходимо только в том случае, если причина в другом, например, при пищевом отравлении или гиперемезисе беременных.
Всем, кто беспокоится о рвоте во время беременности, следует обратиться к врачу, чтобы исключить другие причины, кроме утреннего недомогания.
Рвота при беременности: причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Рвота — нормальный симптом беременности, который люди обычно называют утренним недомоганием.Иногда есть и другие причины рвоты, требующие медицинской помощи.
Рвота — один из наиболее частых симптомов беременности. Примерно 70% беременных женщин испытывают тошноту или рвоту в течение первого триместра, однако они могут длиться на протяжении всей беременности.
Однако не все рвота и тошнота во время беременности возникают из-за утреннего недомогания. В некоторых случаях виноваты более серьезные первопричины.
Рвота при беременности — это нормально. Сообщается, что люди описали это состояние, также известное как невирапин (тошнота и рвота во время беременности), еще в 2000 году до нашей эры.
Хотя нет четкой причины для применения невирапина, одна теория состоит в том, что это связано с гормональными изменениями, которые женщина претерпевает во время беременности.
Несмотря на то, что невирапин часто называют утренним недомоганием, он может возникать в любое время дня и ночи. Эти симптомы часто ограничиваются первым триместром, но иногда они могут распространяться на протяжении всей беременности, в том числе в третьем триместре.
Стандартное утреннее недомогание обычно начинается до 9 недели беременности. Женщины обычно испытывают тошноту на короткое время каждый день и могут рвать один или два раза в день.
Hyperemesis gravidarum поражает примерно 3 из 100 беременностей и вызывает сильную и чрезмерную рвоту и тошноту. В то время как утреннее недомогание поддается лечению, гиперемезис беременных протекает гораздо тяжелее. Симптомы включают:
- рвоту более трех-четырех раз в день
- почти постоянное чувство тошноты
- потеря значительного количества веса тела перед беременностью
- обезвоживание
Хотя причина утреннего недомогания до конца не изучена, существует определенный риск факторы увеличивают вероятность возникновения у человека более серьезных симптомов:
- многоплодная беременность, т.е.е., двойня или тройня
- , имевшие предыдущую беременность с тошнотой и рвотой
- , имеющие в семейном анамнезе сильную тошноту и рвоту во время беременности
- , имеющие в личном анамнезе укачивание или мигрень
- беременность плодом женского пола
Невирапин во время беременности также может возникать из-за определенных заболеваний, в том числе:
Пищевое отравление
Заболевания, связанные с пищевыми продуктами, также известные как пищевые отравления, возникают в результате употребления пищи или питьевой воды, содержащей вредные вещества, например:
- бактерии
- паразиты
- вирусы
- определенные химические вещества
Беременные женщины подвергаются более высокому риску заболеваний, связанных с пищевыми продуктами, чем другие, потому что их иммунная система слабее.Кроме того, иммунная система плода еще недостаточно сильна, чтобы бороться с микробами.
Наряду с тошнотой и рвотой болезни пищевого происхождения могут вызывать следующие симптомы:
Чтобы свести к минимуму риск пищевого отравления, беременным женщинам следует избегать определенных пищевых продуктов, в том числе:
- немытых фруктов и овощей
- сырых или недоваренных яиц
- непастеризованное молоко
- непастеризованный сыр
- сырая рыба
Рекомендуется изучить полный список продуктов, чтобы избежать максимального ограничения риска заболеваний, связанных с пищевыми продуктами.Узнайте больше о пищевых отравлениях здесь.
Лечение обычно определяется как причиной, так и тяжестью невирапина. Это может быть как простое изменение диеты, так и серьезное введение питательных веществ и жидкости в больнице.
Некоторые виды лечения включают:
- Витамин B-6 и доксиламин: Оба из них безопасны для индивидуального или совместного приема во время беременности, поскольку они не оказывают вредного воздействия на плод.
- Противорвотные препараты: Эти препараты предотвращают рвоту, и врач может назначить их, если вышеуказанная комбинация не работает.
Важно проконсультироваться с врачом, прежде чем пробовать следующие методы лечения, которые, по мнению некоторых, могут помочь облегчить невирапин:
- Иглоукалывание: Эта форма альтернативной медицины включает введение тонких игл в определенные точки на коже. Лучше всего выбирать практикующего врача, который обучался работе с беременными женщинами.
- Акупрессура и акустимуляция: Эти техники включают оказание давления или стимуляцию определенных точек тела, называемых точками давления, для предотвращения тошноты.
Беременные женщины могут предпринять определенные шаги — в основном диетические или связанные с образом жизни — чтобы уменьшить вероятность рвоты. К ним относятся:
- есть небольшими порциями несколько раз в день, а не три больших приема пищи
- избегать запахов, вызывающих тошноту
- принимать пренатальные витамины
- пить воду или имбирный эль
- пить жидкости часто
- употреблять имбирь или с добавками
- есть крекеры или сухие тосты
В Интернете можно купить различные имбирные продукты.
Нормальное утреннее недомогание — это не повод для беспокойства и не требует посещения врача.
Однако тяжелое утреннее недомогание может быть связано с гиперемезисом беременных. Если гиперемезис беременных кажется вероятным, важно как можно скорее обратиться к врачу, так как это может иметь серьезные осложнения и потребовать лечения.
Беременным женщинам следует обратиться к врачу при появлении любого из следующих симптомов:
- потеря веса более чем на 2 фунта
- неспособность удерживать пищу и жидкость на низком уровне
- усталость или спутанность сознания
- кровь в рвоте
Болезнь во время беременности обычно не вредит ни беременной женщине, ни развивающемуся плоду.
Медицинское лечение необходимо только в том случае, если причина в другом, например, при пищевом отравлении или гиперемезисе беременных.
Всем, кто беспокоится о рвоте во время беременности, следует обратиться к врачу, чтобы исключить другие причины, кроме утреннего недомогания.
Рвота при беременности: причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Рвота — нормальный симптом беременности, который люди обычно называют утренним недомоганием.Иногда есть и другие причины рвоты, требующие медицинской помощи.
Рвота — один из наиболее частых симптомов беременности. Примерно 70% беременных женщин испытывают тошноту или рвоту в течение первого триместра, однако они могут длиться на протяжении всей беременности.
Однако не все рвота и тошнота во время беременности возникают из-за утреннего недомогания. В некоторых случаях виноваты более серьезные первопричины.
Рвота при беременности — это нормально. Сообщается, что люди описали это состояние, также известное как невирапин (тошнота и рвота во время беременности), еще в 2000 году до нашей эры.
Хотя нет четкой причины для применения невирапина, одна теория состоит в том, что это связано с гормональными изменениями, которые женщина претерпевает во время беременности.
Несмотря на то, что невирапин часто называют утренним недомоганием, он может возникать в любое время дня и ночи. Эти симптомы часто ограничиваются первым триместром, но иногда они могут распространяться на протяжении всей беременности, в том числе в третьем триместре.
Стандартное утреннее недомогание обычно начинается до 9 недели беременности. Женщины обычно испытывают тошноту на короткое время каждый день и могут рвать один или два раза в день.
Hyperemesis gravidarum поражает примерно 3 из 100 беременностей и вызывает сильную и чрезмерную рвоту и тошноту. В то время как утреннее недомогание поддается лечению, гиперемезис беременных протекает гораздо тяжелее. Симптомы включают:
- рвоту более трех-четырех раз в день
- почти постоянное чувство тошноты
- потеря значительного количества веса тела перед беременностью
- обезвоживание
Хотя причина утреннего недомогания до конца не изучена, существует определенный риск факторы увеличивают вероятность возникновения у человека более серьезных симптомов:
- многоплодная беременность, т.е.е., двойня или тройня
- , имевшие предыдущую беременность с тошнотой и рвотой
- , имеющие в семейном анамнезе сильную тошноту и рвоту во время беременности
- , имеющие в личном анамнезе укачивание или мигрень
- беременность плодом женского пола
Невирапин во время беременности также может возникать из-за определенных заболеваний, в том числе:
Пищевое отравление
Заболевания, связанные с пищевыми продуктами, также известные как пищевые отравления, возникают в результате употребления пищи или питьевой воды, содержащей вредные вещества, например:
- бактерии
- паразиты
- вирусы
- определенные химические вещества
Беременные женщины подвергаются более высокому риску заболеваний, связанных с пищевыми продуктами, чем другие, потому что их иммунная система слабее.Кроме того, иммунная система плода еще недостаточно сильна, чтобы бороться с микробами.
Наряду с тошнотой и рвотой болезни пищевого происхождения могут вызывать следующие симптомы:
Чтобы свести к минимуму риск пищевого отравления, беременным женщинам следует избегать определенных пищевых продуктов, в том числе:
- немытых фруктов и овощей
- сырых или недоваренных яиц
- непастеризованное молоко
- непастеризованный сыр
- сырая рыба
Рекомендуется изучить полный список продуктов, чтобы избежать максимального ограничения риска заболеваний, связанных с пищевыми продуктами.Узнайте больше о пищевых отравлениях здесь.
Лечение обычно определяется как причиной, так и тяжестью невирапина. Это может быть как простое изменение диеты, так и серьезное введение питательных веществ и жидкости в больнице.
Некоторые виды лечения включают:
- Витамин B-6 и доксиламин: Оба из них безопасны для индивидуального или совместного приема во время беременности, поскольку они не оказывают вредного воздействия на плод.
- Противорвотные препараты: Эти препараты предотвращают рвоту, и врач может назначить их, если вышеуказанная комбинация не работает.
Важно проконсультироваться с врачом, прежде чем пробовать следующие методы лечения, которые, по мнению некоторых, могут помочь облегчить невирапин:
- Иглоукалывание: Эта форма альтернативной медицины включает введение тонких игл в определенные точки на коже. Лучше всего выбирать практикующего врача, который обучался работе с беременными женщинами.
- Акупрессура и акустимуляция: Эти техники включают оказание давления или стимуляцию определенных точек тела, называемых точками давления, для предотвращения тошноты.
Беременные женщины могут предпринять определенные шаги — в основном диетические или связанные с образом жизни — чтобы уменьшить вероятность рвоты. К ним относятся:
- есть небольшими порциями несколько раз в день, а не три больших приема пищи
- избегать запахов, вызывающих тошноту
- принимать пренатальные витамины
- пить воду или имбирный эль
- пить жидкости часто
- употреблять имбирь или с добавками
- есть крекеры или сухие тосты
В Интернете можно купить различные имбирные продукты.
Нормальное утреннее недомогание — это не повод для беспокойства и не требует посещения врача.
Однако тяжелое утреннее недомогание может быть связано с гиперемезисом беременных. Если гиперемезис беременных кажется вероятным, важно как можно скорее обратиться к врачу, так как это может иметь серьезные осложнения и потребовать лечения.
Беременным женщинам следует обратиться к врачу при появлении любого из следующих симптомов:
- потеря веса более чем на 2 фунта
- неспособность удерживать пищу и жидкость на низком уровне
- усталость или спутанность сознания
- кровь в рвоте
Болезнь во время беременности обычно не вредит ни беременной женщине, ни развивающемуся плоду.
Медицинское лечение необходимо только в том случае, если причина в другом, например, при пищевом отравлении или гиперемезисе беременных.
Всем, кто беспокоится о рвоте во время беременности, следует обратиться к врачу, чтобы исключить другие причины, кроме утреннего недомогания.
Рвота при беременности: причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Рвота — нормальный симптом беременности, который люди обычно называют утренним недомоганием.Иногда есть и другие причины рвоты, требующие медицинской помощи.
Рвота — один из наиболее частых симптомов беременности. Примерно 70% беременных женщин испытывают тошноту или рвоту в течение первого триместра, однако они могут длиться на протяжении всей беременности.
Однако не все рвота и тошнота во время беременности возникают из-за утреннего недомогания. В некоторых случаях виноваты более серьезные первопричины.
Рвота при беременности — это нормально. Сообщается, что люди описали это состояние, также известное как невирапин (тошнота и рвота во время беременности), еще в 2000 году до нашей эры.
Хотя нет четкой причины для применения невирапина, одна теория состоит в том, что это связано с гормональными изменениями, которые женщина претерпевает во время беременности.
Несмотря на то, что невирапин часто называют утренним недомоганием, он может возникать в любое время дня и ночи. Эти симптомы часто ограничиваются первым триместром, но иногда они могут распространяться на протяжении всей беременности, в том числе в третьем триместре.
Стандартное утреннее недомогание обычно начинается до 9 недели беременности. Женщины обычно испытывают тошноту на короткое время каждый день и могут рвать один или два раза в день.
Hyperemesis gravidarum поражает примерно 3 из 100 беременностей и вызывает сильную и чрезмерную рвоту и тошноту. В то время как утреннее недомогание поддается лечению, гиперемезис беременных протекает гораздо тяжелее. Симптомы включают:
- рвоту более трех-четырех раз в день
- почти постоянное чувство тошноты
- потеря значительного количества веса тела перед беременностью
- обезвоживание
Хотя причина утреннего недомогания до конца не изучена, существует определенный риск факторы увеличивают вероятность возникновения у человека более серьезных симптомов:
- многоплодная беременность, т.е.е., двойня или тройня
- , имевшие предыдущую беременность с тошнотой и рвотой
- , имеющие в семейном анамнезе сильную тошноту и рвоту во время беременности
- , имеющие в личном анамнезе укачивание или мигрень
- беременность плодом женского пола
Невирапин во время беременности также может возникать из-за определенных заболеваний, в том числе:
Пищевое отравление
Заболевания, связанные с пищевыми продуктами, также известные как пищевые отравления, возникают в результате употребления пищи или питьевой воды, содержащей вредные вещества, например:
- бактерии
- паразиты
- вирусы
- определенные химические вещества
Беременные женщины подвергаются более высокому риску заболеваний, связанных с пищевыми продуктами, чем другие, потому что их иммунная система слабее.Кроме того, иммунная система плода еще недостаточно сильна, чтобы бороться с микробами.
Наряду с тошнотой и рвотой болезни пищевого происхождения могут вызывать следующие симптомы:
Чтобы свести к минимуму риск пищевого отравления, беременным женщинам следует избегать определенных пищевых продуктов, в том числе:
- немытых фруктов и овощей
- сырых или недоваренных яиц
- непастеризованное молоко
- непастеризованный сыр
- сырая рыба
Рекомендуется изучить полный список продуктов, чтобы избежать максимального ограничения риска заболеваний, связанных с пищевыми продуктами.Узнайте больше о пищевых отравлениях здесь.
Лечение обычно определяется как причиной, так и тяжестью невирапина. Это может быть как простое изменение диеты, так и серьезное введение питательных веществ и жидкости в больнице.
Некоторые виды лечения включают:
- Витамин B-6 и доксиламин: Оба из них безопасны для индивидуального или совместного приема во время беременности, поскольку они не оказывают вредного воздействия на плод.
- Противорвотные препараты: Эти препараты предотвращают рвоту, и врач может назначить их, если вышеуказанная комбинация не работает.
Важно проконсультироваться с врачом, прежде чем пробовать следующие методы лечения, которые, по мнению некоторых, могут помочь облегчить невирапин:
- Иглоукалывание: Эта форма альтернативной медицины включает введение тонких игл в определенные точки на коже. Лучше всего выбирать практикующего врача, который обучался работе с беременными женщинами.
- Акупрессура и акустимуляция: Эти техники включают оказание давления или стимуляцию определенных точек тела, называемых точками давления, для предотвращения тошноты.
Беременные женщины могут предпринять определенные шаги — в основном диетические или связанные с образом жизни — чтобы уменьшить вероятность рвоты. К ним относятся:
- есть небольшими порциями несколько раз в день, а не три больших приема пищи
- избегать запахов, вызывающих тошноту
- принимать пренатальные витамины
- пить воду или имбирный эль
- пить жидкости часто
- употреблять имбирь или с добавками
- есть крекеры или сухие тосты
В Интернете можно купить различные имбирные продукты.
Нормальное утреннее недомогание — это не повод для беспокойства и не требует посещения врача.
Однако тяжелое утреннее недомогание может быть связано с гиперемезисом беременных. Если гиперемезис беременных кажется вероятным, важно как можно скорее обратиться к врачу, так как это может иметь серьезные осложнения и потребовать лечения.
Беременным женщинам следует обратиться к врачу при появлении любого из следующих симптомов:
- потеря веса более чем на 2 фунта
- неспособность удерживать пищу и жидкость на низком уровне
- усталость или спутанность сознания
- кровь в рвоте
Болезнь во время беременности обычно не вредит ни беременной женщине, ни развивающемуся плоду.
Медицинское лечение необходимо только в том случае, если причина в другом, например, при пищевом отравлении или гиперемезисе беременных.
Всем, кто беспокоится о рвоте во время беременности, следует обратиться к врачу, чтобы исключить другие причины, кроме утреннего недомогания.
Токсоплазмоз — Симптомы и причины
Обзор
Токсоплазмоз (tok-so-plaz-MOE-sis) — это заболевание, которое возникает в результате заражения паразитом Toxoplasma gondii, одним из самых распространенных паразитов в мире.Заражение обычно происходит в результате употребления в пищу недостаточно приготовленного зараженного мяса, контакта с инфицированными кошачьими фекалиями или передачи инфекции от матери ребенку во время беременности.
Токсоплазмоз может вызывать симптомы, похожие на грипп, у некоторых людей, но у большинства заболевших никогда не появляются признаки и симптомы. Для младенцев, рожденных от инфицированных матерей, и для людей с ослабленной иммунной системой токсоплазмоз может вызвать серьезные осложнения.
Если вы в целом здоровы, не беременны, и у вас диагностирован токсоплазмоз, вам, вероятно, не потребуется никакого лечения, кроме консервативного.Если вы беременны или имеете пониженный иммунитет, вам может потребоваться медицинская помощь, чтобы избежать серьезных осложнений. Однако лучший подход — это профилактика.
Симптомы
Большинство здоровых людей, инфицированных токсоплазмозом, не имеют никаких признаков или симптомов и не знают, что они инфицированы. У некоторых людей, однако, появляются признаки и симптомы, похожие на симптомы гриппа, в том числе:
- Боли в теле
- Увеличение лимфатических узлов
- Головная боль
- лихорадка
- Усталость
У людей с ослабленной иммунной системой
Если у вас ВИЧ / AIDS , вы получаете химиотерапию или недавно перенесли трансплантацию органа, перенесенная ранее токсоплазменная инфекция может реактивироваться.В этом случае у вас могут развиться более серьезные признаки и симптомы инфекции, в том числе:
- Головная боль
- Путаница
- Плохая координация
- Изъятия
- Проблемы с легкими, которые могут напоминать туберкулез или пневмонию, вызванную Pneumocystis jiroveci, распространенную оппортунистическую инфекцию, которая встречается у людей с СПИДом
- Затуманенное зрение из-за тяжелого воспаления сетчатки (глазного токсоплазмоза)
У младенцев
Если вы заразитесь впервые незадолго до или во время беременности, вы можете передать инфекцию своему ребенку (врожденный токсоплазмоз), даже если у вас нет признаков и симптомов.
Ваш ребенок подвергается наибольшему риску заражения токсоплазмозом, если вы заразились в третьем триместре, и наименьшему риску, если вы заразились в первом триместре. С другой стороны, чем раньше у вас возникнет инфекция, тем серьезнее будет исход для вашего ребенка.
Многие ранние инфекции заканчиваются мертворождением или выкидышем. Выжившие младенцы, скорее всего, родятся с серьезными проблемами, такими как:
- Изъятия
- Увеличение печени и селезенки
- Пожелтение кожи и белков глаз (желтуха)
- Тяжелые глазные инфекции
Лишь у небольшого числа детей с токсоплазмозом признаки заболевания проявляются при рождении.Часто у инфицированных младенцев не появляются признаки, которые могут включать потерю слуха, умственную отсталость или серьезные глазные инфекции, до подросткового возраста или позже.
Когда обращаться к врачу
Если вы живете с HIV или AIDS , беременны или собираетесь забеременеть, поговорите со своим врачом о прохождении анализа, если вы считаете, что могли заразиться токсоплазмозом.
Признаки и симптомы тяжелого токсоплазмоза — помутнение зрения, спутанность сознания, потеря координации — требуют немедленной медицинской помощи, особенно если ваша иммунная система ослаблена.
Причины
Toxoplasma gondii (T. gondii) — одноклеточный паразитический организм, который может инфицировать большинство животных и птиц. Поскольку инфекционные организмы T. gondii выделяются только с фекалиями кошек, дикие и домашние кошки являются основным хозяином паразита.
Хотя вы не можете «заразиться» токсоплазмозом от инфицированного ребенка или взрослого, вы можете заразиться, если вы:
- Попадание в контакт с кошачьими фекалиями, содержащими паразита. Вы можете случайно проглотить паразитов, если дотронетесь до рта после работы в саду, очистки туалета или прикосновения к чему-либо, что контактировало с инфицированными кошачьими фекалиями. Кошки, которые охотятся или кормятся сырым мясом, чаще всего являются укрывателями T. gondii .
- Ешьте или пейте зараженную пищу или воду. Ягненок, свинина и оленина особенно подвержены заражению T. gondii . Иногда паразит может содержаться в непастеризованных молочных продуктах.Вода, загрязненная T. gondii , в Соединенных Штатах не распространена.
- Используйте загрязненные ножи, разделочные доски или другую посуду. Кухонная утварь, соприкасающаяся с сырым мясом, может служить убежищем для паразитов, если посуда не будет тщательно вымыта в горячей мыльной воде.
- Ешьте немытые фрукты и овощи. Паразит может находиться на поверхности фруктов и овощей. На всякий случай тщательно вымойте и очистите все продукты, особенно те, которые вы едите в сыром виде.
- Получить трансплантат инфицированного органа или перелить кровь. В редких случаях токсоплазмоз может передаваться при трансплантации органов или переливании крови.
Когда человек заражается T. gondii , паразит образует цисты, которые могут поражать практически любую часть тела — часто мозг и мышечную ткань различных органов, включая сердце.
Если вы в целом здоровы, ваша иммунная система держит паразитов под контролем.Они остаются в вашем организме в неактивном состоянии, обеспечивая вам пожизненный иммунитет, чтобы вы не могли снова заразиться паразитом. Но если ваша иммунная система ослаблена болезнью или некоторыми лекарствами, инфекция может быть реактивирована, что приведет к серьезным осложнениям.
Факторы риска
Любой человек может заразиться токсоплазмозом. Паразит встречается по всему миру.
Вы подвергаетесь риску серьезных проблем со здоровьем в результате заражения токсоплазмозом, если:
- У вас ВИЧ / СПИД . Многие люди с ВИЧ / СПИДом также имеют токсоплазмоз, либо недавнюю инфекцию, либо старую инфекцию, которая реактивировалась.
- Вы проходите курс химиотерапии. Химиотерапия влияет на вашу иммунную систему, усложняя организму борьбу даже с незначительными инфекциями.
- Вы принимаете стероиды или другие иммунодепрессанты. Лекарства, используемые для лечения некоторых незлокачественных заболеваний, подавляют вашу иммунную систему и повышают вероятность развития осложнений токсоплазмоза.
Осложнения
Если у вас нормальная иммунная система, вы вряд ли столкнетесь с осложнениями токсоплазмоза, хотя у здоровых людей иногда развиваются глазные инфекции. Без лечения эти инфекции могут привести к слепоте.
Но если ваша иммунная система ослаблена, особенно в результате ВИЧ / СПИДа , токсоплазмоз может привести к судорогам и опасным для жизни заболеваниям, таким как энцефалит — серьезная инфекция головного мозга.
У людей с СПИДом нелеченый энцефалит, вызванный токсоплазмозом, приводит к летальному исходу.Рецидивы — постоянная проблема для людей с токсоплазмозом, у которых к тому же ослаблена иммунная система.
У детей с врожденным токсоплазмозом могут развиться инвалидизирующие осложнения, включая потерю слуха, умственную отсталость и слепоту.
Профилактика
Определенные меры предосторожности могут помочь предотвратить токсоплазмоз:
- Надевайте перчатки, когда садитесь в сад или обрабатываете почву. Надевайте перчатки всякий раз, когда вы работаете на открытом воздухе, а после этого тщательно мойте руки с мылом.
- Не ешьте сырое или недоваренное мясо. Мясо, особенно баранина, свинина и говядина, могут содержать микроорганизмы токсоплазмы. Не пробуйте мясо, пока оно полностью не приготовится. Избегайте сырого вяленого мяса.
- Тщательно вымойте кухонную утварь. После приготовления сырого мяса вымойте разделочные доски, ножи и другую посуду в горячей мыльной воде, чтобы предотвратить перекрестное загрязнение других продуктов. Мойте руки после работы с сырым мясом.
- Вымойте все фрукты и овощи. Очистите свежие фрукты и овощи, особенно если вы планируете есть их в сыром виде. По возможности удаляйте кожуру, но только после мытья.
- Не пейте непастеризованное молоко. Непастеризованное молоко и другие молочные продукты могут содержать паразитов токсоплазмы.
- Крышка детской песочницы. Если у вас есть песочница, накройте ее, когда дети не играют в ней, чтобы кошки не использовали ее в качестве лотка.
Для любителей кошек
Если вы беременны или иным образом подвержены риску токсоплазмоза или его осложнений, примите следующие меры, чтобы защитить себя:
- Помогите своей кошке оставаться здоровой. Держите кошку в помещении и кормите ее сухим или консервированным кормом, а не сырым мясом. Кошки могут заразиться после употребления в пищу зараженной добычи или недоваренного мяса, содержащего паразита.
- Избегайте бездомных кошек и котят. Хотя всем бездомным животным нужен хороший дом, лучше позволить кому-нибудь их усыновить. У большинства кошек нет признаков инфекции, вызванной T. gondii , и хотя их можно проверить на токсоплазмоз, получение результатов может занять до месяца.
- Попросите кого-нибудь почистить туалетный лоток вашей кошки. Если это невозможно, наденьте перчатки и маску, чтобы сменить подстилку. Затем хорошо вымойте руки. Ежедневно меняйте подстилку, чтобы выделенные цисты не успели заразиться.
13 октября 2020 г.
Преэклампсия — NHS
Преэклампсия — это заболевание, которое поражает некоторых беременных женщин, как правило, во второй половине беременности (примерно с 20 недель) или вскоре после рождения ребенка.
Важный:
Обновление коронавируса (COVID-19)
Если вы здоровы, очень важно, чтобы вы ходили на все приемы и осмотрели здоровье вас и вашего ребенка.
Если вы беременны, больницы и клиники позаботятся о том, чтобы вам было безопасно ходить на прием.
Если у вас появились симптомы COVID-19 или вы нездоровы из-за чего-то другого, кроме COVID-19, поговорите со своей акушеркой или родильным отделением.Они посоветуют, что делать.
Узнайте больше о беременности и COVID-19
Симптомы преэклампсии
Ранние признаки преэклампсии включают высокое кровяное давление (гипертония) и наличие белка в моче (протеинурия).
Маловероятно, что вы заметите эти признаки, но они должны быть обнаружены во время обычных дородовых посещений.
В некоторых случаях могут развиться и другие симптомы, в том числе:
- Отек стоп, лодыжек, лица и рук, вызванный задержкой жидкости (отек)
- сильная головная боль
- проблемы со зрением
- боль чуть ниже ребер
Если вы заметили какие-либо симптомы преэклампсии, немедленно обратитесь за медицинской помощью, позвонив своей акушерке, в приемный врач или в службу NHS 111.
Хотя во многих случаях заболевание протекает в легкой форме, состояние может привести к серьезным осложнениям как для матери, так и для ребенка, если за ним не следить и не лечить.
Чем раньше диагностируется и контролируется преэклампсия, тем лучше прогноз для матери и ребенка.
Видео: что такое преэклампсия и каковы тревожные признаки?
В этом видео акушерка объясняет тревожные признаки преэклампсии.
Последний раз просмотр СМИ: 1 сентября 2020 г.
Срок сдачи обзора СМИ: 1 сентября 2023 г.
Кто пострадал?
Легкая преэклампсия поражает до 6% беременностей, а тяжелые случаи развиваются примерно от 1 до 2% беременностей.
Существует ряд факторов, которые могут увеличить ваши шансы на развитие преэклампсии, например:
Другие факторы, которые могут немного увеличить ваши шансы на развитие преэклампсии, включают:
- наличие в семейном анамнезе этого состояния
- старше 40 лет
- прошло не менее 10 лет с момента вашей последней беременности
- ожидается многоплодие (двойня или тройня)
- с индексом массы тела (ИМТ) 35 или более
Если у вас 2 ребенка или несколько из них вместе, ваши шансы выше.
Если предполагается, что вы подвержены высокому риску развития преэклампсии, вам могут посоветовать принимать суточную дозу аспирина в низких дозах с 12-й недели беременности до родов.
Что вызывает преэклампсию?
Хотя точная причина преэклампсии неизвестна, считается, что она возникает, когда есть проблема с плацентой, органом, который связывает кровоснабжение ребенка с кровью матери.
Лечение преэклампсии
Если вам поставили диагноз преэклампсия, вас следует направить на обследование к специалисту, обычно в больницу.
Находясь в больнице, за вами будут внимательно наблюдать, чтобы определить, насколько серьезно ваше состояние и требуется ли пребывание в больнице.
Единственный способ вылечить преэклампсию — это родить ребенка, поэтому обычно вы будете находиться под регулярным наблюдением до тех пор, пока ребенок не сможет родиться.
Обычно это происходит на сроке от 37 до 38 недель беременности, но в более тяжелых случаях может наступить и раньше.
На этом этапе роды могут быть начаты искусственно (индуцированы) или вам может быть сделано кесарево сечение.
Могут быть рекомендованы лекарства для снижения артериального давления, пока вы ждете родов.
Осложнения
Хотя в большинстве случаев преэклампсия не вызывает проблем и улучшается вскоре после рождения ребенка, существует риск серьезных осложнений, которые могут затронуть как мать, так и ее ребенка.
Есть риск, что у матери разовьются припадки, называемые «эклампсией». Эти припадки могут быть опасными для жизни матери и ребенка, но случаются редко.
Последняя проверка страницы: 7 июня 2018 г.
Срок следующей проверки: 7 июня 2021 г.
Инфекция листериозом (листериозом) — MotherToBaby
В этом листе рассказывается о контакте с инфекцией листериозом (листериозом) во время беременности и грудного вскармливания. Эта информация не должна заменять медицинскую помощь и советы вашего лечащего врача.
Что такое листериоз?
Листериоз — это инфекция, вызываемая бактериями Listeria monocytogenes , которую часто называют просто Listeria .Листериоз обычно вызывается употреблением в пищу продуктов, зараженных листериями . Listeria можно найти у вас дома, в ресторанах и других местах, например, в продуктовых магазинах или на предприятиях пищевой промышленности. Продукты, содержащие Listeria , могут занести инфекцию в холодильник, которая может распространиться на другие продукты. Listeria может продолжать жить при низких температурах, например, в холодильнике, но вероятность распространения может быть снижена, если в холодильнике хранится температура 40 градусов по Фаренгейту или ниже.
Некоторые из продуктов, которые с большей вероятностью могут быть заражены листерией , включают непастеризованное (сырое) молоко, сырое мясо и рыбу, сырые овощи, мясо для обеда и мягкие сыры. Вспышки Listeria также могут возникать у дынь.
Кто подвержен риску листериоза?
К людям, наиболее подверженным риску листериоза, относятся беременные, маленькие дети, взрослые старше 60 лет и люди с ослабленной иммунной системой.Следование некоторым простым рекомендациям по безопасности пищевых продуктов может снизить вероятность листериоза.
Какие меры предосторожности нужно предпринять, чтобы избежать заражения?
Для снижения риска листериоза и других болезней пищевого происхождения у всех лиц:
- Не пейте непастеризованное молоко (также называемое сырым молоком) и не ешьте продукты, приготовленные из непастеризованного молока.
- Тщательно готовьте сырые продукты животного происхождения.
- Нагрейте продукты как минимум до 165 ° F (для приготовления на пару), чтобы убить бактерии.
- Мойте сырые овощи и фрукты, даже если вы планируете очистить их (чтобы удалить кожицу).
- Сырое мясо отделить от жареного мяса и овощей.
- Мойте руки, разделочные доски, ножи, столешницы и раковины после контакта с сырыми продуктами.
- Употребляйте готовые к употреблению продукты как можно скорее.
- Держите холодильник при температуре 40 градусов по Фаренгейту (4 градуса Цельсия) или ниже.
- Регулярно очищайте холодильник.
Беременным следует принимать дополнительные меры для снижения риска листериоза:
- Не ешьте мягкие сыры (такие как фета, бри, камамбер, сыры с голубыми прожилками и сыры в мексиканском стиле, такие как queso blanco, queso fresco и Panela), если на них нет этикеток, указывающих, что они сделаны из пастеризованного молока.Однако следует отметить, что некоторые сыры в мексиканском стиле, приготовленные из пастеризованного молока, были источником инфекций Listeria , возможно, из-за процесса производства сыра.
- Разогрейте все остатки, готовые к употреблению продукты, хот-доги, мясное ассорти, мясные деликатесы, замороженные овощи и замороженные полуфабрикаты, не менее чем до 165 ° F / до приготовления на пару.
- Следите за тем, чтобы сок мясных деликатесов и хот-догов не попадал на другие продукты / поверхности, и мойте руки после работы с мясными деликатесами и хот-догами.
- Не ешьте охлажденный хумус, паштет, мясные пасты или охлажденные копченые морепродукты, если только они не входят в состав полностью приготовленного блюда (например, запеканки).
- Избегайте готовых к употреблению салатов.
Как узнать, заражен ли я Listeria?
Не у всех, кто поражен Listeria , разовьются симптомы. Симптомы листериоза варьируются от отсутствия симптомов до диареи, лихорадки, боли в мышцах, боли в суставах, головной боли, ригидности шеи, боли в спине, озноба, чувствительности к яркому свету и / или боли в горле с лихорадкой и опухшими железами.Эти симптомы могут появиться через несколько дней или недель после употребления зараженной пищи. Анализ крови может подтвердить, заразились ли вы листериозом. Если вы ели зараженную пищу и у вас нет симптомов, некоторые эксперты считают, что специального тестирования или лечения не требуется. Обязательно обсудите это со своим врачом.
Как я могу узнать, был ли мой ребенок инфицирован Listeria во время беременности?
Ультразвук для осмотра ребенка можно использовать для проверки увеличения сердца, утолщения кишечника и увеличения толщины стенок желудка, что может наблюдаться у некоторых младенцев, инфицированных Listeria .После рождения ребенка также можно провести анализ крови, чтобы определить, был ли ребенок инфицирован листерией .
Увеличивает ли листериоз риск выкидыша?
Выкидыш может произойти при любой беременности. Если инфекция происходит в первом триместре беременности, увеличивается вероятность выкидыша. Инфекции после первого триместра связаны с более низким шансом выкидыша.
Увеличивает ли наличие / заражение листериозом c вероятность врожденных дефектов?
Каждая беременность начинается с 3-5% вероятности наличия врожденного порока.Это называется фоновым риском. Инфекция листериозом не связана с повышенным риском врожденных дефектов.
Вызывает ли Listeria другие осложнения беременности?
Беременности, пораженные или подверженные воздействию Listeria , могут иметь повышенную вероятность инфицирования матки, преждевременных родов (роды до 37 недель беременности), а при наиболее тяжелых инфекциях — вероятность мертворождения.
Вызывает ли листериоз во время беременности долгосрочные проблемы?
Листериоз во время беременности также может увеличить вероятность серьезных проблем со здоровьем у новорожденного.У новорожденных, инфицированных листериозом Listeria , может развиться листериоз как с ранним, так и с поздним началом. Раннее начало листериоза развивается через 1-2 дня после рождения, и у ребенка часто появляются признаки серьезной бактериальной инфекции. Поздний листериоз возникает через 1-2 недели после рождения и обычно включает симптомы менингита (состояние, при котором вокруг головного и спинного мозга у ребенка появляются опухоли). Если быстро не лечить антибиотиками, последствия менингита могут привести к долгосрочным проблемам у некоторых детей. Поздний листериоз, скорее всего, связан с Listeria , присутствующей в родовых путях матери.
Не у всех младенцев, зараженных листериозом во время беременности, будут проблемы. Ранняя диагностика и лечение высокими дозами антибиотиков могут предотвратить инфицирование плода.
Можно ли лечить листериоз во время беременности?
Большие дозы антибиотиков рекомендованы для лечения листериоза во время беременности.Такая терапия оказалась успешной, что привело к снижению частоты преждевременных родов и мертворождений. Ваш лечащий врач обсудит с вами правильное лечение вашей беременности.
Можно ли кормить грудью при листериозе?
Неясно, проходит ли Listeria через грудное молоко. Получается, что если есть шанс, то он считается низким. Если вам поставили диагноз листерии и вы кормите грудью, поговорите со своим лечащим врачом или педиатром вашего ребенка об этом и обо всех ваших вопросах грудного вскармливания.
Я подвергся воздействию листерий. Может ли мне осложнить беременность моей партнерши или увеличить вероятность врожденных дефектов?
Нет данных, связывающих заражение отца или донора спермы Listeria с более высокой вероятностью заражения во время беременности. В общем, воздействие отцов и доноров спермы вряд ли повысит риск беременности. Для получения дополнительной информации см. Информационный бюллетень MotherToBaby по отцовскому воздействию на https: // mothertobaby.org / фактологические бюллетени / отцовские-разоблачения-беременность / pdf /.
Щелкните здесь, чтобы получить ссылки.
Просмотреть информационный бюллетень в формате PDF
.

 Токсикоз при беременности девочкой ничем не отличается от токсикоза при беременности мальчиком. Пищевые пристрастия женщины зависят от потребностей организма.
Токсикоз при беременности девочкой ничем не отличается от токсикоза при беременности мальчиком. Пищевые пристрастия женщины зависят от потребностей организма.
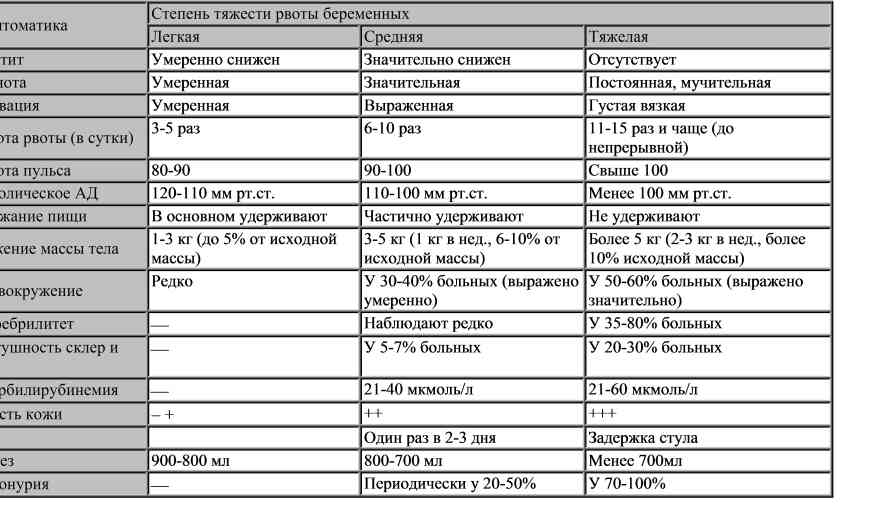 Один из аргументов в пользу этой теории — совпадение пиковых значений ХГЧ с началом рвоты.
Один из аргументов в пользу этой теории — совпадение пиковых значений ХГЧ с началом рвоты.

 Состояние женщины ухудшается. На фоне высокого давления возникают головные боли, в глазах рябит, появляется тошнота, рвота, иногда сонливость, вялость, забывчивость. Женщину беспокоит боль за грудиной, затруднение дыхания, одышка. Все эти признаки могут свидетельствовать о развитии еще более тяжелой формы позднего токсикоза.
Состояние женщины ухудшается. На фоне высокого давления возникают головные боли, в глазах рябит, появляется тошнота, рвота, иногда сонливость, вялость, забывчивость. Женщину беспокоит боль за грудиной, затруднение дыхания, одышка. Все эти признаки могут свидетельствовать о развитии еще более тяжелой формы позднего токсикоза.

