Содержание
Анэмбриония – беременность или нет?
К сожалению, далеко не все наступившие беременности завершаются деторождением. Репродуктивные потери при этом могут быть обусловлены различными причинами. И одной из них является неразвивающаяся или замершая беременность. Н долю этой патологии приходится до 15-20% репродуктивных потерь. В настоящее время выделяют 2 варианта замершей беременности: гибель эмбриона и анэмбриония. Важно понимать, что дифференциальная диагностика между ними не влияет на последующую лечебную тактику, но учитывается при оценке прогноза. Чаще определяется анэмбриония, причем это состояние во многих случаях не сопровождается самопроизвольным абортом и потому требует искусственного прерывания замершей беременности.
Анэмбриония – что это такое?
Анэмбриония – это отсутствие эмбриона в развивающемся плодном яйце. Такое состояние называют также синдромом пустого плодного яйца. Это отнюдь не редкая патология, которая может быть диагностирована у первобеременных и у женщин, уже имеющих здоровых детей.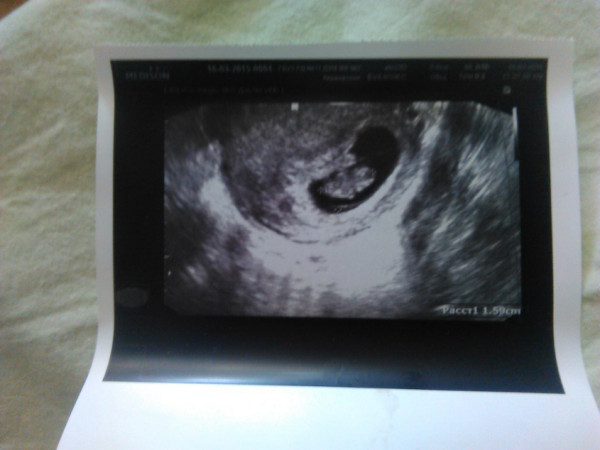
В настоящее время выделено достаточно много возможных причин анэмбрионии. К ним относят:
- Генетические аномалии, которые отмечаются почти в 80% патологического состояния. Обычно они связаны с грубыми и/или множественными хромосомными нарушениями. Причем при анэмбрионии такие аномалии носят качественный характер, а при гибели эмбриона и его аборте – преимущественно количественный. Возможны также нежизнеспособные комбинации родительских генов или мутации в ключевых зонах, отвечающих за ранние этапы эмбриогенеза и синтез основных структурных белков клеточных мембран.
- Некоторые острые вирусные и бактериальные заболевания, протекающие на ранних сроках беременности и приводящие к поражению эмбриональных тканей или трофобласта. Наиболее опасны в этом плане ТОРЧ-инфекции, хотя и другие возбудители могут проявлять эмбриотропность.
- Персистирующие вирусно-бактериальные инфекции органов репродуктивной системы, приводящие к развитию хронического эндометрита.
 И в большинстве случаев такая патология протекает без явных клинических симптомов и выявляется уже после замершей беременности.
И в большинстве случаев такая патология протекает без явных клинических симптомов и выявляется уже после замершей беременности. - Радиационное воздействие на развивающийся эмбрион.
- Экзогенные интоксикации: прием препаратов с эмбриотоксическим действием, наркомания, воздействие некоторых промышленных и сельскохозяйственных ядов (токсинов).
- Эндокринные расстройства у беременной женщины. И наиболее критичным является дефицит прогестерона и нарушения его обмена, что является основной причиной патологии децидуализации эндометрия и аномальной имплантации плодного яйца.
В целом причины возникновения патологии в большинстве случаев остаются не диагностированными. Обычно удается определить лишь предположительную этиологию.
Проведение генетической диагностики абортированных тканей может выявить явные аномалии наследственного материала. Но такое исследование, к сожалению, проводится в очень небольшом проценте случаев.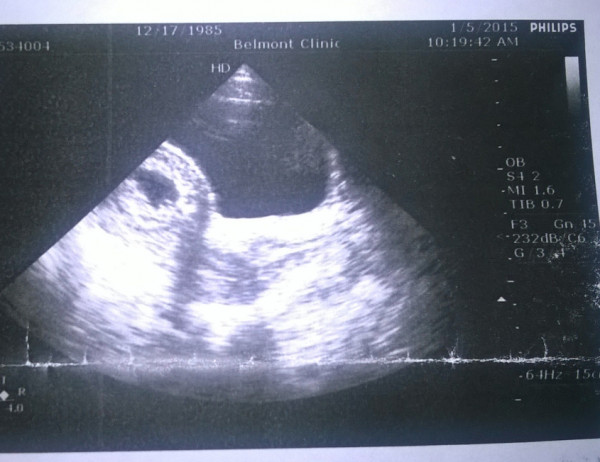 В основном оно показано при отягощенном акушерском анамнезе у женщины, когда у нее в прошлом уже были замершие или самопроизвольно прервавшиеся на ранних сроках гестации. Но и такая диагностика не всегда бывает достаточно информативной, что связано с ограниченными возможностями современной генетики и высокой вероятностью воздействия других этиологических факторов.
В основном оно показано при отягощенном акушерском анамнезе у женщины, когда у нее в прошлом уже были замершие или самопроизвольно прервавшиеся на ранних сроках гестации. Но и такая диагностика не всегда бывает достаточно информативной, что связано с ограниченными возможностями современной генетики и высокой вероятностью воздействия других этиологических факторов.
Патогенез
Анэмбриония является следствием прекращения размножения и дифференцировки эмбриобласта или внутренней клеточной массы – группы клеток, в норме дающих начало тканям плода. И происходит это на самых ранних этапах беременности (обычно на 2-4 неделях гестации), причем без нарушения развития плодных оболочек из трофобласта. В результате образуется так называемое пустое плодное яйцо, которое продолжает расти даже при отсутствии в нем эмбриона.
К патогенетически важным факторам развития заболевания относят:
- Унаследованные от родителей или приобретенные хромосомные аберрации и другие генетические аномалии.
 Они могут приводить к грубой десинхронизации развития эмбриональных тканей, критичным изменениям структуры коллагена и других белков, нарушению индукции дифференцировки и миграции делящихся клеток. Чаще всего встречаются аутосомные трисомии, моносомии, триплоидии, тетраплоидии.
Они могут приводить к грубой десинхронизации развития эмбриональных тканей, критичным изменениям структуры коллагена и других белков, нарушению индукции дифференцировки и миграции делящихся клеток. Чаще всего встречаются аутосомные трисомии, моносомии, триплоидии, тетраплоидии. - Избыточное образование в организме женщины циркулирующих иммунных комплексов. Их отложение в стенках мелких сосудов приводит к тромбоэмболиям и другим критическим нарушениям микроциркуляции в зоне имплантирующего яйца. Наибольшее клиническое значение придается антифосфолипидным антителам.
- Чрезмерная активация Т-хелперов с повышением концентрации и агрессии секретируемых ими цитокинов. Эти вещества способны оказывать прямое и опосредованное повреждающее действие на эмбриональные ткани с нарушением их пролиферации и дифференцировки. Фактически плодное яйцо в этом случае выступает мишенью для клеточного звена иммунитета. Причиной такого аномального иммунного ответа организма женщины может быть хроническая инфекция эндометрия, гормональные отклонения, некоторые другие эндогенные факторы.

Важно понимать, что при анэмбрионии в организме женщины вырабатываются вещества, способствующие пролонгации беременности. Поэтому в значительной части случаев самопроизвольный аборт не происходит. У пациентки появляются и поддерживаются признаки беременности, происходит прирост ХГЧ в сыворотке крови. Поэтому базальная температура при анэмбрионии обычно не имеет характерных особенностей. А на первом раннем УЗИ подтверждается факт успешной имплантации плодного яйца в полости матки. Ведь беременность действительно наступает, но развивается она без ключевого компонента – эмбриона.
В последующем возможно отторжение аномального плодного яйца. При этом могут быть диагностированы угроза прерывания беременности (в том числе с образованием отслаивающих ретрохориальных гематом) или самопроизвольный аборт (выкидыш). Но нередко анэмбриония диагностируется лишь при плановом обследовании, в этом случае диагноз является абсолютно неожиданным и шокирующим известием. Такая беременность требует искусственного прерывания.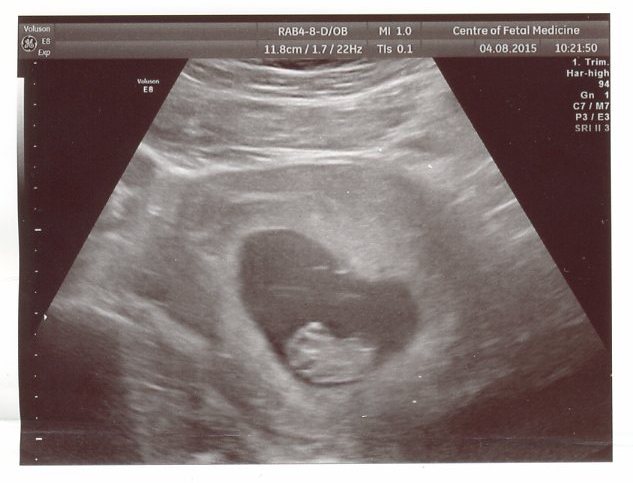
Как это проявляется?
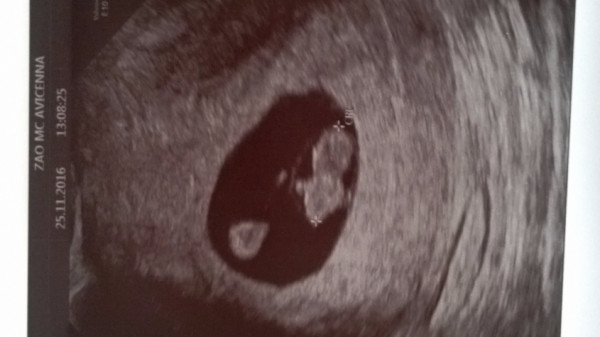
Анэмбриония не имеет собственных клинических симптомов, все появляющиеся нарушения связаны обычно с угрозой прерывания такой патологической беременности. И к настораживающим признакам можно отнести наличие клинических проявлений относительной прогестероновой недостаточности, что создает предпосылки для самопроизвольного аборта. Поэтому поводом для обращения к врачу могут стать боли внизу живота и кровянистые выделения, при анэмбрионии они могут появиться практически на любом сроке в течение 1-го триместра. Но зачастую об имеющейся патологии женщина узнает лишь при проведении скринингового УЗИ на сроке 10-14 недель.
Диагностика
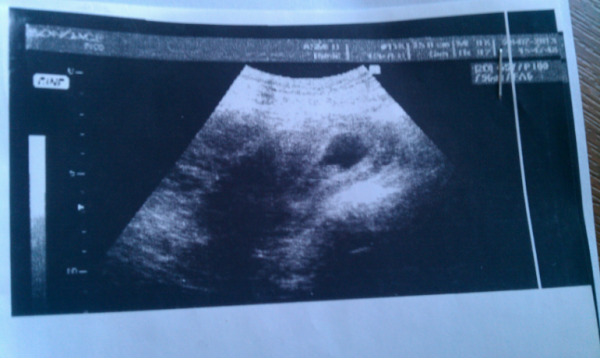
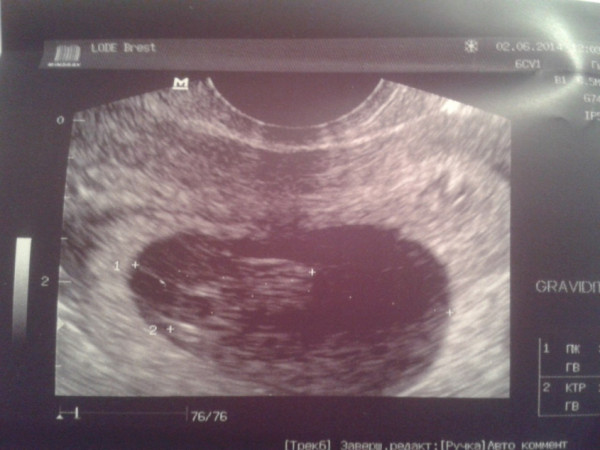
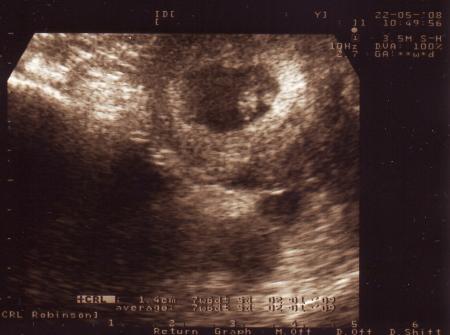
Как и другие формы замершей беременности, анэмбриония выявляется в первом триместре гестации. И основным диагностическим инструментом при этом является УЗИ, ведь именно это исследование позволяет визуализировать имеющиеся отклонения.
При этом достоверно выявить симптомы можно лишь после 8-ой недели гестации.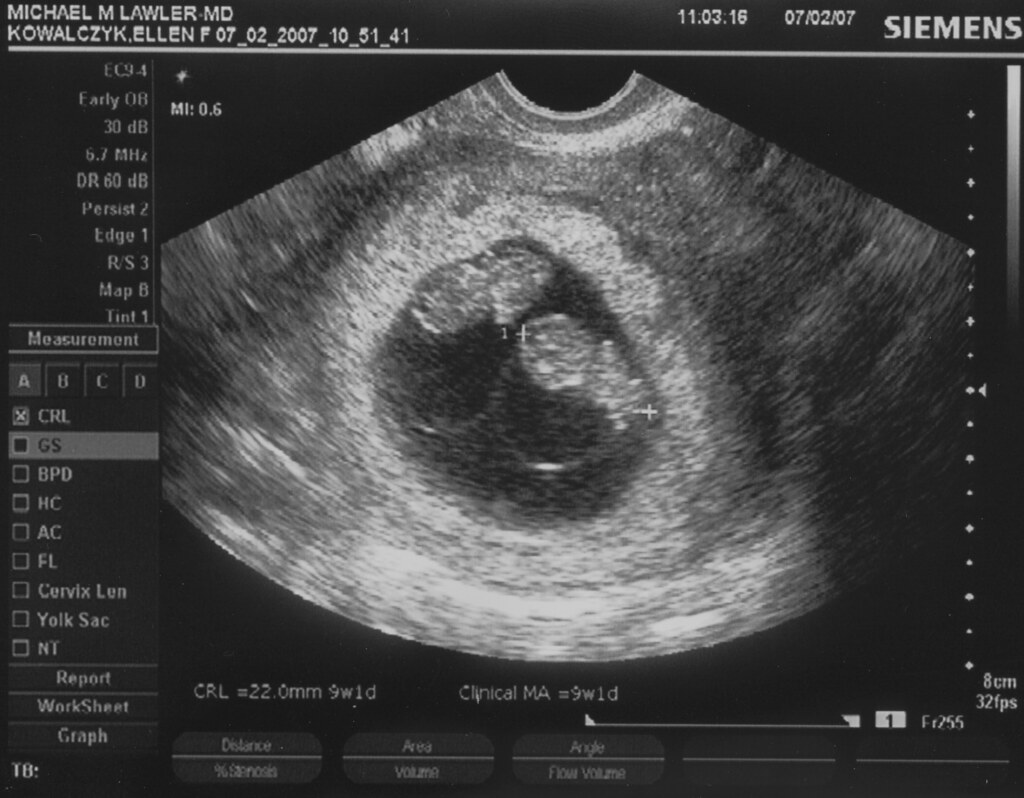 На более ранних сроках визуализация нередко недостаточна вследствие слишком малых размеров плодного яйца, так что не исключен ошибочный диагноз. Поэтому при подозрении на замершую беременность и анэмбрионию рекомендуется проводить обследование несколько раз, повторяя процедуру на аппаратуре экспертного класса с интервалом в 6-8 дней. При этом первично поставленный диагноз пустого плодного яйца может быть снят, если на последующих УЗИ удается визуализировать эмбрион с признаками сердцебиения и достаточной динамикой развития.
На более ранних сроках визуализация нередко недостаточна вследствие слишком малых размеров плодного яйца, так что не исключен ошибочный диагноз. Поэтому при подозрении на замершую беременность и анэмбрионию рекомендуется проводить обследование несколько раз, повторяя процедуру на аппаратуре экспертного класса с интервалом в 6-8 дней. При этом первично поставленный диагноз пустого плодного яйца может быть снят, если на последующих УЗИ удается визуализировать эмбрион с признаками сердцебиения и достаточной динамикой развития.
Основные эхографические признаки:
- отсутствие желточного мешка при диаметре плодного яйца 8-25мм;
- отсутствие эмбриона в плодном яйце диаметром более 25 мм.
К дополнительным признакам замершей беременности относят неправильную форму плодного яйца, недостаточный прирост его диаметра в динамике, слабую выраженность децидуальной реакции, отсутствие сердцебиения на сроке гестации 7 и более недель. А признаками угрозы ее прерывания служат изменение тонуса матки и появление участков отслойки хориона с появлением субхориальных гематом.
А признаками угрозы ее прерывания служат изменение тонуса матки и появление участков отслойки хориона с появлением субхориальных гематом.
Заподозрить анэмбрионию можно также при динамической оценке уровня ХГЧ в крови. Прирост уровня этого гормона по нижней границе нормы должен быть основанием для дальнейшего обследования женщины с проведением УЗИ. Важно понимать, что ХГЧ вырабатывается и при синдроме пустого плодного яйца. Причем его уровень при этой патологии будет практически нормальным, в отличие замершей беременности с гибелью нормально развивающегося эмбриона. Поэтому отслеживание косвенных признаков беременности и рост ХГЧ при анэмбрионии нельзя отнести к достоверным методам диагностики.
Разновидности
Возможны несколько вариантов синдрома пустого плодного яйца:
- Анэмбриония I типа. Эмбрион и его остатки не визуализируются, размеры плодного яйца и матки не соответствуют предполагаемому сроку беременности. Диаметр яйца составляет обычно не более 2,5 мм, а матка увеличена лишь до 5-7 недели гестации.

- Анэмбриония II типа. Эмбриона нет, но плодное яйцо и матка соответствуют сроку гестации.
- Резорбция одного или нескольких эмбрионов при многоплодной беременности. При этом одновременно визуализируются нормально развивающиеся и регрессирующие плодные яйца. По этому типу нередко протекает анэмбриония после ЭКО, если женщине были подсажены несколько эмбрионов.
Все эти разновидности определяются лишь с помощью УЗИ, характерных клинических особенностей они не имеют.
Что делать?
Подтвержденная анэмбриония является показанием для искусственного прерывания беременности. При этом не учитывается срок гестации, самочувствие женщины и наличие у нее признаков возможного самопроизвольного аборта. Исключение составляет ситуация, когда диагностируется анэмбриония второго плодного яйца при многоплодной беременности. В этом случае предпринимают выжидательную тактику, оценивая в динамике развитие сохранившегося эмбриона.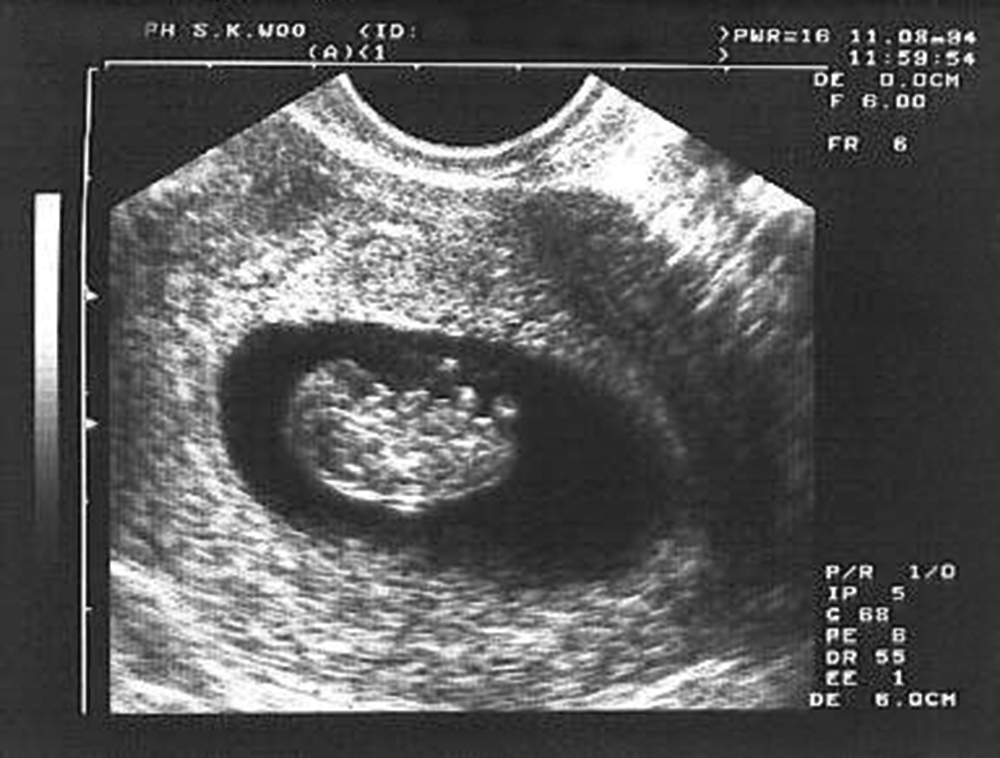
Прерывание замершей беременности проводится только в стационаре. После процедуры эвакуации плодного яйца женщина должна находиться под врачебным наблюдением. Во многих случаях после неё назначается дополнительное медикаментозное и иногда физиотерапевтическое лечение, направленное на нормализацию гормонального фона, профилактику воспалительных и геморрагических осложнений, ликвидацию выявленной инфекции.
Для проведения медицинского аборта при этой патологии возможно использование нескольких методик. Могут быть использованы:
- медикаментозный аборт – прерывание беременности с помощью гормональных препаратов, провоцирующих отторжение эндометрия вместе с имплантированным плодным яйцом;
- вакуумная аспирация содержимого полости матки;
- выскабливание – операция, включающая механическое удаление плодного яйца и эндометрия специальным инструментом (кюреткой) после принудительного расширения канала шейки матки бужами.
Медикаментозный аборт при анэмбрионии возможен лишь на сроке 6-8 недель.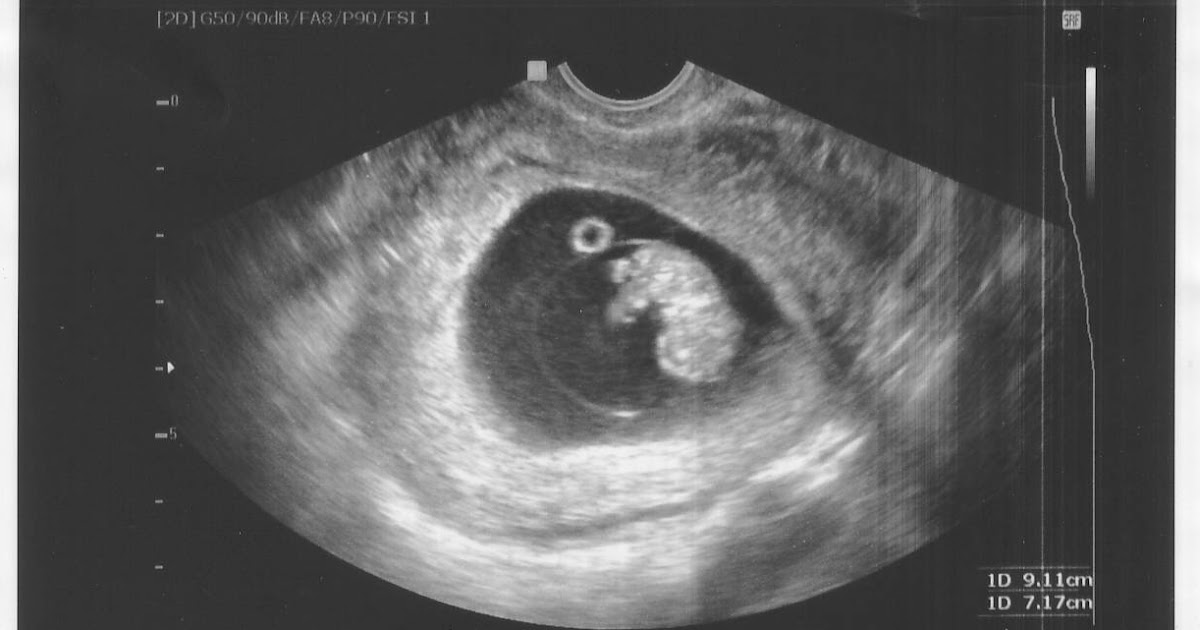 В более поздние сроки гестации предпочтение отдают механическим методам, что требует применения общей анестезии. От выбора способа искусственного аборта зависит, болит ли живот после прерывания беременности, продолжительность реабилитационного периода, вероятность развития ранних и поздних осложнений.
В более поздние сроки гестации предпочтение отдают механическим методам, что требует применения общей анестезии. От выбора способа искусственного аборта зависит, болит ли живот после прерывания беременности, продолжительность реабилитационного периода, вероятность развития ранних и поздних осложнений.
Обследование после искусственного аборта обязательно включает УЗ-контроль. Это позволяет подтвердить полную эвакуацию плодных оболочек и эндометрия, исключить нежелательные последствия аборта в виде гематометры, перфорации и эндометрита.
Прогноз
Может ли повториться анэмбриония? Смогу ли еще иметь детей? Эти вопросы беспокоят всех пациенток, перенесших эту патологию. К счастью, в большинстве случаев состояние не повторяется, женщине в последующем удается благополучно забеременеть и выносить ребенка. Но при этом ее относят к группе риска по возможному развитию осложнений беременности и родов. Поэтому в первом триместре ей обычно назначается динамический УЗИ-контроль развития плодного яйца, определение гормонального профиля и оценка состояния системы гемостаза.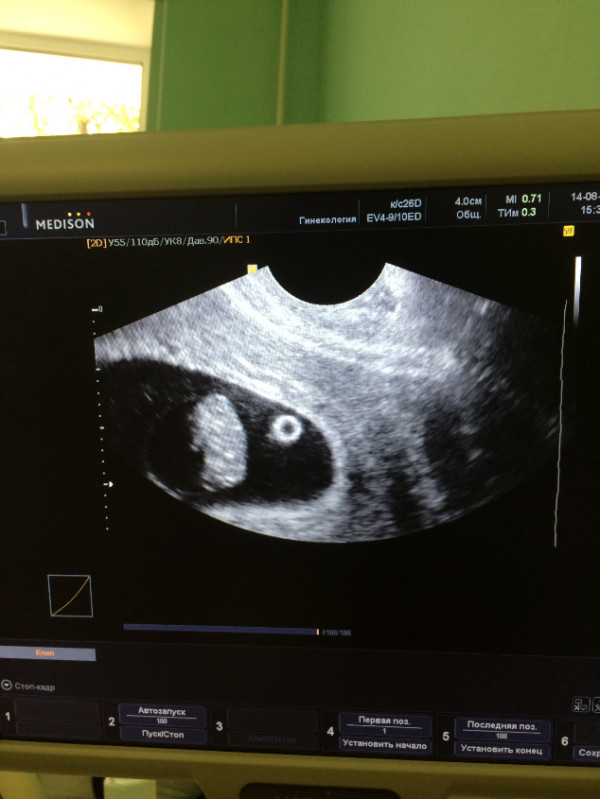
Беременность после анэмбрионии теоретически возможна уже в следующем овариально-менструальном цикле. Но желательно дать организму восстановиться. Поэтому планирование повторного зачатия рекомендуют начинать не ранее, чем через 3 месяца после проведенного искусственного аборта. Если же он протекал с осложнениями, реабилитационный период с соблюдением репродуктивного покоя продлевают на срок до полугода. При выявлении у женщины хронического эндометрита и различных инфекций, через 2 месяца после завершения лечения проводят контрольное обследование и лишь тогда определяют возможные сроки повторного зачатия.
Для предупреждения наступления беременности предпочтение отдают барьерному методу и гормональной контрацепции. Подбор средства при этом осуществляется индивидуально. Внутриматочные спирали сразу после перенесенной замершей беременности не используют во избежание развития эндометрита.
Профилактика
Первичная профилактика анэмбрионии включает тщательное планирование беременности с проведением комплексного обследования.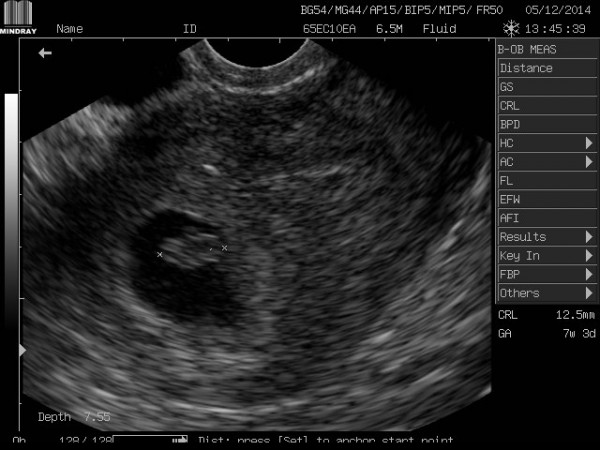 При выявлении отклонений проводится их коррекция. Конечно, такая подготовка не позволяет на 100% исключить вероятность патологии, но снижает риск ее развития.
При выявлении отклонений проводится их коррекция. Конечно, такая подготовка не позволяет на 100% исключить вероятность патологии, но снижает риск ее развития.
Вторичная профилактика проводится при наличии у женщины в анамнезе самопроизвольных абортов и анэмбрионии. Первая беременность с синдромом пустого плодного яйца – повод для последующего обследования женщины на инфекции и нарушения гемостаза. При повторении ситуации показано проведение также генетического обследования супругов для исключения у них аномалий наследственного материала. В некоторых случаях последующее зачатие предпочтительно проводить с помощью ЭКО, что позволит использовать преимплантационную диагностику для выявления у эмбрионов хромосомных нарушений.
Анэмбриония диагностируется достаточно часто. И, к сожалению, в настоящее время пока не удается полностью исключить такую патологию уже на этапе планирования беременности. Ведь она может развиться даже у полностью здоровых и обследованных пациенток. При этом перенесенная замершая беременность не означает невозможность повторного успешного зачатия, большинству женщин после анэмбрионии удается благополучно родить здорового ребенка.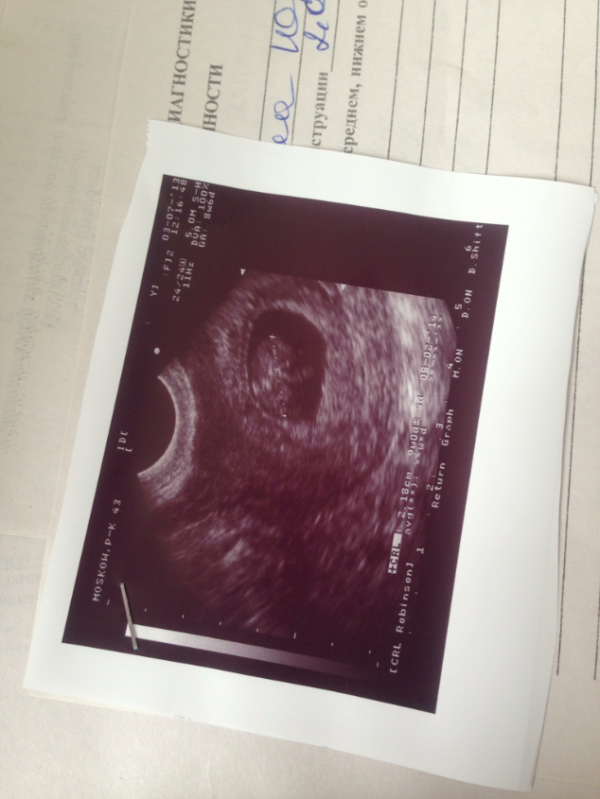
3D/4D УЗИ при беременности | Центр медицины плода
Обычное УЗИ представляет собой серию двухмерных плоских изображений плода или его отдельных органов.
3D (3Д) УЗИ – это способ получения изображения, которое достигается путем сложного преобразования полученной двухмерной информации в трехмерную объемную модель. Преобразования выполняются при помощи специального трехмерного датчика и компьютерных программ, входящих в состав ультразвукового аппарата. Полученные объемы можно поворачивать и рассматривать с различных сторон.
4D(4Д) УЗИ – это получение трехмерного изображения плода и его движений в реальном времени. Таким образом, помимо объемного изображения плода добавляется четвертое измерение – время, и можно рассматривать двигательную активность и мимику плода в движении.
УЗИ в режимах 3Д и 4Д можно делать на разных сроках беременности, но результат и качество изображения в первую очередь зависит от положения плода в матке, количества околоплодных вод перед его лицом, наличия препятствий на пути движения ультразвуковой волны (миома матки, рубец на матке, подкожная клетчатка могут затруднять осмотр и ухудшать качество изображения). Так, если плод лежит вплотную к стенке матки, то получить трехмерное изображение его лица практически невозможно, как невозможно увидеть лицо человека, который уперся головой в стену. Иногда приходится подождать 15-20 минут, и продолжить исследование после изменения положения плода.
Так, если плод лежит вплотную к стенке матки, то получить трехмерное изображение его лица практически невозможно, как невозможно увидеть лицо человека, который уперся головой в стену. Иногда приходится подождать 15-20 минут, и продолжить исследование после изменения положения плода.
Оптимальный срок для получения изображения лица плода – 20-26 недель беременности. На этих сроках плод часто меняет свое положение, и вокруг него есть достаточное количество вод, чтобы увидеть лицо и туловище. После 30 недель беременности плод такой большой, что ему приходится хорошо сгруппироваться, чтобы уместиться в матке. При этом получение красивого трехмерного изображения лица может быть затруднено и даже невозможно – все зависит от положения плода.
Важно понимать, что УЗИ в режиме 3Д/4Д выполняется в дополнение к обычному УЗИ плода, и не может полностью заменить его. Измерение размеров плода и исключение пороков развития проводится с помощью обычного двухмерного УЗИ. Лишь при некоторых пороках развития применение трехмерного УЗИ дает врачу дополнительную информацию.
Услуга УЗИ матки и плода в медцентре Гарантия
УЗИ при беременности является приоритетным методом диагностики, что обусловлено, прежде всего, отсутствием у него ионизирующего излучения и возможностью динамического наблюдения за беременной и ее малышом. В зависимости от протекания беременности и ее срока УЗИ решает разные задачи. УЗИ матки и плода позволяет диагностировать беременность на самых ранних сроках, проводить пренатальную диагностику, изучать анатомические особенности плода и его состояние. Кроме того, в центре УЗИ проводится фолликулометрия, допплерометрия сосудов маточно-плацентарного комплекса, диагностируются заболевания матки и яичников, исследуются другие органы малого таза.
Многолетний опыт подтверждает, что высокая информативность, неинвазивность, безопасность, возможность использования на протяжении всей беременности, в том числе и на ранних сроках, делает ультразвуковые методы исследования незаменимыми в акушерстве. Хотелось бы отметить и психологический комфорт, поскольку в нашем центре Вы можете наблюдать весь процесс исследования на экране монитора пациента. Применение трехмерной эхографии (3D и 4D) и комментарии высококвалифицированных специалистов помогают пациенту легче ориентироваться в результатах полученного объемного изображения.
Хотелось бы отметить и психологический комфорт, поскольку в нашем центре Вы можете наблюдать весь процесс исследования на экране монитора пациента. Применение трехмерной эхографии (3D и 4D) и комментарии высококвалифицированных специалистов помогают пациенту легче ориентироваться в результатах полученного объемного изображения.
В настоящее время по рекомендациям ВОЗ и разработанному на этом основании приказу №572н МЗ РФ от 1 ноября 2012г. существуют три обязательных УЗИ беременности по неделям: в сроки от 11 до 14, от 18 до 21 и от 30 до 34 недель беременности совместно с допплерометрией сосудов.
УЗИ при беременности в городе Бор в клинике «Гарантия»
В нашей клинике УЗИ беременным выполняется на современном, абсолютно безопасном медицинском оборудовании. Так же мы можем предложить своим пациенткам фото УЗИ беременности на память о периоде вынашивания ребенка.
Узи беременности на ранних сроках — 11-14 недель (первый скрининг)
Первое УЗИ при беременности позволяет врачу увидеть патологии.
- Установление факта маточной беременности на основании визуализации плодного яйца с эмбрионом или без него в полости матки.
- Измерение внутреннего диаметра плодного яйца, копчико-теменного размера эмбриона и установление на этом основании возможного срока беременности.
- Определение количества эмбрионов.
- Оценка жизнедеятельности эмбриона (регистрация сердечной деятельности, двигательной активности).
- Определение локализации хориона (со второго триместра беременности эта структура плодного яйца в результате своего развития трансформируется в плаценту) и оценка его состояния.
- Изучение экстраэмбриональных образований, к которым, помимо хориона, относится желточный мешок, амниотическая оболочка и полость.
- Исследование анатомии эмбриона/плода, выявление маркеров (характерных признаков) хромосомной патологии.
- Оценка состояния внутреннего зева шейки матки.
- Визуализация матки и ее придатков.

Иногда УЗИ на ранних сроках беременности назначается до 10-й недели.
Показания для проведения УЗИ до 10 недель беременности
- Наличие опухолевых образований матки и/или яичников и подозрение на их наличие.
- Подозрение на внематочную беременности.
- Несоответствие величины матки, определяемой при двуручном исследовании, сроку беременности, установленному по первому дню последней менструации.
- Наличие внутриматочного контрацептива и беременности.
- Травма и интоксикация у беременной.
- Необходимость биопсии (получения ткани для исследования) хориона.
- Отягощенный акушерско-гинекологический анамнез (выкидыши и другие осложнения на ранних сроках беременности, аномалии развития эмбриона при предыдущих беременностях и т.д.).
Помните, что только врач может назначать сроки УЗИ при беременности.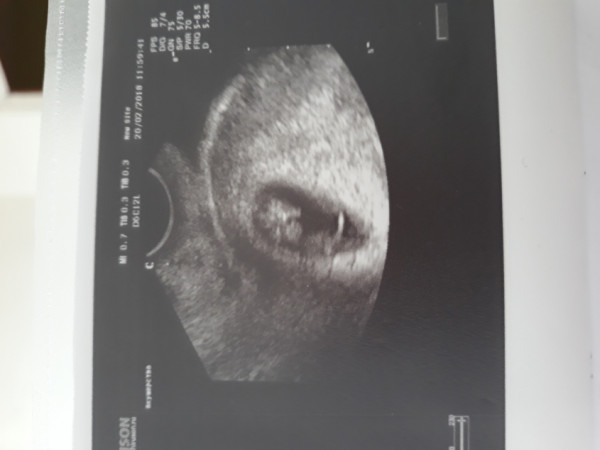 Не стоит самостоятельно записываться на данное исследование ради удовлетворения личного интереса.
Не стоит самостоятельно записываться на данное исследование ради удовлетворения личного интереса.
УЗИ в 18-21 недели беременности (второй скрининг)
- Определение количества плодов, их положения и предлежания.
- Измерение основных фетометрических показателей (размеров) плода и определение их соответствия сроку беременности.
- Изучение ультразвуковой анатомии плода (выявление большинства определяемых эхографически пороков развития), а также матки и ее придатков.
- Оценка количества околоплодных вод, локализации, толщины и структуры плаценты.
На этом сроке УЗИ беременности пол ребенка определяется на 90-100%.
УЗИ в 30-34 недели беременности (третий скрининг)
- Оценка функционального состояния плода (диагностика внутриутробной задержки роста плода, нарушений кровообращения в системе мать-плацента-плод с помощью допплерометрии).

- Определение положения и предлежания плода.
- Выявление пороков развития с поздней манифестацией (эхографические признаки которых могут быть выявлены на поздних сроках беременности).
- Определение количества околоплодных вод, локализации и структуры плаценты.
Оценка размеров плода — это важный этап диагностики его состояния, получаемый при измерении величины и сопоставления ее со средними показателями для данного срока беременности. Эти средние размеры были получены в результате многочисленных исследований и внесены в соответствующие таблицы и память ультразвуковых сканеров. Конечно, каждый человек индивидуален, поэтому в одном и том же сроке беременности биометрические параметры плодов могут отличаться. Однако, только врач может оценить, какие отклонения измеряемых параметров относятся к патологическим и требуют дополнительного обследования и лечения. Для уточнения состояния плода врач может назначить дополнительные исследования, такие как допплерометрия и кардиотокография.
Показания к допплерометрическому исследованию
Допплер УЗИ при беременности назначается многим женщинам. Показания к исследованию:
- Заболевания беременной: гестоз, патологическая прибавка массы тела, повышение артериального давления, появление белка в моче, гипертоническая болезнь, гипотония, заболевания почек, системные сосудистые заболевания, диабет.
- Нарушения состояния плода (задержка внутриутробного роста плода, несоответствие размеров плода сроку беременности), маловодие, преждевременное созревание плаценты.
- Многоплодная беременность.
- Отягощенный акушерско-гинекологическом анамнез (задержка роста, хроническая гипоксия, гестоз, мертворождение и др. при предшествующих беременностях).
- Перенашивание беременности.
Допплерометрическое исследование позволяет объективно судить о состоянии маточно-плацентарно-плодового кровообращения, нормальные параметры которого в большинстве случаев являются залогом успешного течения беременности. Обычно допплерометрию назначают во второй половине II-го и III-м триместре, так как триместры беременности УЗИ играют важную роль в получении достоверных результатов. При выявлении нарушения кровотока, после соответствующего лечения, назначают контрольное допплерометрическое обследование для оценки эффективности проведенной терапии.
Показания к кардиотокографии
- Отягощенный акушерский анамнез: перинатальные потери, задержка внутриутробного роста плода, преждевременные роды и др.
- Заболевания беременной: гипертоническая болезнь, диабет, заболевания почек, системные заболевания соединительной ткани и сосудов.
- Осложнения беременности: резус-иммунизация, гестоз.
- Многоплодная беременность.
- Перенашивание беременности.
- Снижение активности плода, отмечаемое беременной.
- Задержка внутриутробного роста плода.
- Маловодие.
- Преждевременное созревание плаценты.
- Врожденные пороки развития плода, совместимые с жизнью.
- Динамическое исследование при неудовлетворительных результатах кардиотокограммы.
- Нарушения кровообращения в системе мать-плацента-плод по результатам допплерометрии.
Кардиотокографическое исследование (КТГ) во время беременности чаще всего назначается с 32 недель (в отдельных случаях с 28-недель). Специальный прибор предназначен для регистрации частоты сердечных сокращений плода и ее мгновенных изменений, а также тонуса матки и шевелений плода. Целью исследования является выявление признаков гипоксии плода (кислородного «голодания») и оценка степени ее тяжести.
Во время УЗИ при беременности, кроме того можно оценить:
Состояние шейки матки.
Во время беременности длина шейки матки изменяется пропорционально ее сроку и обычно равна 3 см. В норме внутренний и наружный зевы должны быть закрыты. Приближаясь к дате родов шейка сглаживаться. Если же она сглаживается прежде времени, встает вопрос об истмико-цервикальной недостаточности, которая, как правило, требует накладывания швов на шейку.
Состояние миометрия матки.
Спазм гладкой мускулатуры или гипертонус матки проявляется на УЗИ утолщением тела матки в той или иной ее части. Повышенный гипертонус на ультразвуковом исследовании считается нормой в последнем триместре, так как матка «тренируется» перед родами, если же при этом напрягается и живот и это состояние прогрессирует, то говорят о возможной угрозе прерывания беременности.
Количество и структура вод.
Маловодие в конце беременности может быть обусловлено «перенашиванием». На ранних сроках, маловодие может встречаться при нарушении функции плаценты, инфекционном процессе.
Многоводие встречается как при физиологической (нормально протекающей беременности), так и при патологических состояниях, таких, как аномалии развития плода, инфекции, резус — конфликтах. Кроме того, многоводие встречается при многоплодной беременности, крупном плоде или, как уже говорилось, является индивидуальной особенностью.
Мутные воды или взвесь далеко не всегда говорят об инфекционном процессе. После 30-й недели это может быть обусловлено «линькой» Вашего малыша, кожа меняется, и частички старого эпителия придают водам мутную структуру.
Содержание кальцинатов.
Отложение солей кальция (кальцинаты) может встречаться во время исследования на поздних сроках, что является вариантом нормы.
Наличие инфаркта плаценты.
Инфаркт плаценты — термин, который используют при наличии в плаценте участков с отсутствующим кровообращением. Является вариантом нормы, если он обнаружен примерно за одну неделю до родов. На более ранних сроках большая площадь инфаркта может привести к задержке развития плода вследствие фетоплацентарной недостаточности.
УЗИ при беременности: подготовка
Специальной подготовки перед проведением УЗИ не требуется. УЗИ при беременности проводится при умеренно заполненном мочевом пузыре.
Необходимо отметить, что при осложненном течении беременности ультразвуковое исследование может производиться на любом сроке. Показания для проведения УЗИ исследования и других дополнительных методов оценки состояния плода определяет врач.
Сроки УЗИ при беременности
Мир современной женщины насыщен важными событиями, встречами и бесконечной чередой запланированных дел. Когда
наступает беременность, многие дела переходят из «ожидаемых» в «невыполнимые» или просто откладываются на
неопределенное время. Беременной женщине весьма непросто планировать свой график. Поэтому мы советуем таким
женщинам составить хотя бы приблизительный «план жизни на 9 месяцев». Для этого воспользуйтесь календарем беременности.
Известно, что декретному отпуску чаще всего предшествует неизрасходованный
очередной отпуск. Но при установлении многоплодной беременности этот отпуск наступает на 14 дней раньше, а вместе с
ним перемещается и начало декретного отпуска. Кроме того, при многоплодной беременности изменяется и предполагаемый
срок родов.
Когда начинается долгожданная беременность, многое зависит от того, как будет развиваться новая жизнь. Поэтому
перед постановкой на учет в женской консультации следует подтвердить, что беременность протекает нормально. Один из
первых шагов после подтверждения беременности — прохождение ультразвукового исследования (УЗИ). Научно-технический
прогресс меняет мир, в том числе и состояние службы пренатальной ультразвуковой диагностики. Меняются возможности и
сроки обследования, на чем и хотелось бы остановиться подробнее.
В 2012 г. на территории г. Санкт-Петербурга вступил в силу нормативный акт «Распоряжение Комитета по
Здравоохранению правительства Санкт-Петербурга № 39-р» 1. В документе указано, что для полноценного УЗИ-скрининга
желательно обследоваться в «…первом триместре: 11+0-13+6 недель; 18+0-20+6 недель; и 32+0-34+6 недели
беременности». Однако эти сроки применимы только к неосложненной одноплодной беременности. При этом ранняя
постановка на учет ограничена 12-недельным сроком со всеми вытекающими последствиями (выплата единовременного
пособия женщинам, вставшим на учет в медицинских учреждениях в ранние сроки беременности п. 2-в Постановления
Правительства РФ от 15.10.2001 N 727 (ред. от 04.09.2012). Следовательно, чтобы встать на учет на 11 неделе, должен
быть установлен факт развивающейся беременности. Для этого рекомендуется УЗИ в первом триместре 1. Большинство
врачей рекомендуют делать УЗИ на 7-8 неделе, потому что именно на этом сроке определяется сердцебиение
развивающегося эмбриона как признак физиологичного развития беременности.
Следующие обязательные этапы ультразвукового исследования являются скрининговыми (англ. screening – просеивание).
Вся беременность делится на три периода (триместра), и в каждом важную роль играет УЗИ. Первое скрининговое
исследование проводится с 11 недели 0 дней до 13 недели 6 дней беременности 1. Эти границы установлены, чтобы
своевременно выявить патологические состояния, которые определили бы прогноз для здоровья плода.
Теоретически любая беременная женщина может обратиться для проведения УЗИ как в начале 11-й, так и в конце 13-й
недели, т.к. весь период является скрининговым. Однако доктора, которые посвятили свою жизнь пренатальной
ультразвуковой диагностике, пришли к выводу, что в каждом скрининговом сроке есть наиболее предпочтительные
периоды. Это так называемое «диагностическое окно» или «счастливые дни».
«Счастливые дни» для первого скринингового исследования
включают промежуток с 12 нед. 2 дня по 12 нед. 4 дня. Так как плод уже достаточно вырос, доктор может оценить
состояние самых маленьких органов (хрусталиков глаз, сердца). Именно в этом интервале вероятность констатировать
наиболее важные морфологические изменения значительно выше, чем в 11 недель 0 дней. С другой стороны, каждый
прожитый малышом день увеличивает не только рост и массу тела, но и качество картинки на аппарате УЗИ.
По данным различных авторов, частота врожденной патологии достигает 5%. Этим пяти процентам особенно важно
выявить проблему на раннем сроке. Такие особые случаи могут потребовать расширения спектра диагностических
процедур, включая пренатальное кариотипирование (получение образцов ткани плода или околоплодных структур с целью
определения его кариотипа). Для проведения этих процедур требуется время начиная с подготовки необходимых анализов
беременной и заканчивая проведением непосредственно инвазивной диагностики и получением результатов о состоянии
здоровья плода.
В некоторых случаях выявленное заболевание плода поднимает вопрос о невозможности пролонгирования беременности.
Действующее законодательство РФ постановило, что сама процедура медицинского прерывания беременности по решению
женщины может быть выполнена «…не позднее окончания двенадцатой недели
беременности», но «…не ранее 48 часов с момента обращения женщины в медицинскую организацию для
искусственного прерывания беременности» (п. 3.1, п.3-б ст. 56. ФЗ № 323 от 21.11.2012) 2. Иными словами, если
пациентка обратится для проведения УЗИ в 12 недель 5 дней, при выявлении серьезной патологии ее направят уже не на
искусственный медицинский аборт, а на прерывание беременности, которое является более сложной и травмирующей
процедурой. Поэтому любой практикующий специалист скажет вам, что наилучший срок для проведения первого скрининга –
до 12 недель 4 дней.
Второе скрининговое исследование оптимально проводить с 18 нед. 0
дней и до 20 недель 6 дней беременности. «Счастливыми днями» считается вся двадцатая
неделя: 20 нед. 0 дней — 20 нед. 6 дней. Не все тонкости строения главных органов можно рассмотреть столь же
успешно, особенно у беременных с повышенной массой тела на 18 неделе беременности.
При обнаружении так
называемых «маркеров хромосомного неблагополучия» может потребоваться пренатальное кариотипирование (получение
крови плода или околоплодных вод), на что уйдет определенное время. Сам забор материала занимает несколько минут.
Но много времени уходит на подготовку беременной (обследование, получение результатов анализов крови и мочи и пр.),
транспортировку материала в лабораторию, исследование и получение результатов.
Если выявятся серьезные отклонения в состоянии здоровья плода, для решения вопроса о дальнейшей тактике беременную
направят на пренатальный консилиум, который проведут врач ультразвуковой диагностики и врач — специалист той
области, к которой относится обнаруженное заболевание (например, хирург, нейрохирург, кардиолог и пр.).
До
выхода нового распоряжения 1 второй скрининговый срок колебался в пределах 18-22 недель, еще ранее — в пределах
18-24 недель беременности. Согласно рекомендациям ВОЗ плод становится жизнеспособным с 22 недели беременности. До
наступления этого срока очень важно получить всю возможную информацию о состоянии плода и сформировать прогноз его
здоровья и дальнейшей жизни. Именно поэтому при серьезных проблемах со здоровьем плода Законодательство РФ требует
своевременно провести все дополнительные диагностические процедуры и при необходимости прервать беременность на
законных основаниях.
Третье скрининговое исследование проводят 32 недели 0 дней — 34
недели 6 дней беременности. В этот период важно исключить врожденные пороки развития с поздним проявлением и
оценить состояние плода. Из-за того, что беременным выдают направление на прохождение третьего УЗИ вместе с
декретным отпуском в 30 нед. 0 дней беременности, женщины обращаются для третьего скринингового УЗИ несвоевременно
рано — до срока 32 недели 0 дней. Последнее может потребовать повторного планового УЗИ в «положенные сроки». Более
поздняя явка (после 34 нед.) снижает качество получаемого при УЗИ изображения, за счет изменения отношения между
количеством околоплодных вод и объемом тела плода в сторону последнего. Поэтому «счастливым днями» третьего
триместра беременности можно считать период с 32 недели 0 дней по 33 неделю 3 дня.
Внеплановое УЗИ на любом сроке требуется, как правило, только при осложненном течении беременности, поэтому
назначается по показаниям и выполняется вне зависимости от гестационного срока.
Таблица 1. Сроки прохождения скринингового ультразвукового
исследования плода
| Регламентированный законодательно срок (распоряжение КЗ СПб № 39-р от 01.02.12 г) |
|
|---|---|
— | 7-8 |
11 нед. 0 дн. – 13 нед. 6 дн. |
|
18 нед. 0 дн. – 20 нед. 6 дн. |
|
32 нед. 0 дн. – 34 нед. 6 дн. |
|
Чтобы увеличить выявляемость врожденной патологии плода, дополнительно к скринговому УЗИ первого триместра
рекомендуется сдавать кровь беременной на исследование содержания РАРР-А и βХГЧ (УЗИ + биохимия называется
комбинированным биохимическим скринингом). Выявляемость патологии плода при УЗИ составляет около 80%. При оценке
данных УЗИ совместно с результатами биохимического анализа крови беременной выявляемость увеличивается до 96%.
Кровь рекомендуют сдавать с 10 недель 0 дней беременности. Чувствительность метода уменьшается с увеличением срока
беременности, на котором произведен забор крови. Только тем пациенткам, которые
не успели сдать кровь (РАРР-А и βХГЧ) в рекомендуемые сроки с 10 недель до 13 недель 6 дней беременности,
рекомендуется провести уже не комбинированный, а простой биохимический скрининг на 15-16 неделях беременности
(анализ крови беременной на АФП и ХГЧ).
Примечания:
- Распоряжение Комитета по здравоохранению правительства Санкт-Петербурга от 1 февраля 2012 года N 39-р «О
мерах по снижению наследственных и врожденных заболеваний у детей в Санкт-Петербурге». - Статья 56 «Искусственное прерывание беременности». Федерального закона Российской Федерации от 21 ноября 2011
г. N 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», вступил в силу: 22 ноября 2011
г., опубликован 23 ноября 2011 г. в «РГ» — Федеральный выпуск №5639.
УЗИ во время беременности: вредно ли это?
Во время беременности очень важно своевременно проводить УЗИ, чтобы отслеживать состояние ребенка и, в случае необходимости, суметь предотвратить возможные негативные последствия. Для этого используется такая процедура, как УЗИ в Калуге, но насколько она необходима, приносит пользу или вред? Давайте разбираться.
Всем беременным в женской консультации назначают сделать УЗИ (ультразвуковое исследование). Одни полагают, что такая процедура вредит малышу, другие доказывают, что отрицательного воздействия не наносит. Так чего все же стоит ожидать от УЗИ? Предлагаем разобраться в этом вопросе более подробно.
Вред УЗИ: правда или нет?
Матка – чувствительный орган и остро реагирует на ультразвук, в результате чего в процессе проведения процедуры может прийти в тонус. По данным некоторых ученых слишком частое использование ультразвука при беременности может стать причиной разного рода новообразований. На начальных сроках беременности вред УЗИ значительно выше из-за формирования у плода внутренних органов. Любое вмешательство в этот процесс может отрицательно сказаться на развитии ребенка. На 5-6 неделе беременности лучше воздержаться от УЗИ, дождавшись первого скрининга. Все опытные специалисты знают об этом, поэтому лишний раз не назначают такие обследования. Здесь же отметим, что эта информация актуальна только при чрезмерно частом проведении УЗИ в Калуге.
Исследователи попытались выяснить, на какие органы больше всего влияет ультразвук и пришли к выводу, что наиболее уязвимым является головной мозг. Учеными была выявлена связь между частотой проведения УЗИ плода и количеством рожденных левшей. По их мнению, у таких детей могут быть проблемы в школе при осваивании навыков письма. В Америке проведено исследование, в результате которого доказано, что частое вагинальное УЗИ приводит к рождению детей, страдающих аутизмом.
Стоит здесь сделать ремарку: не стоит бояться проходить УЗИ, так как это необходимость для отслеживания нормального развития плода. Главное, чтобы вы находились под присмотром опытного специалиста, который и будет регулировать частоту.
Польза УЗИ
Необходимость его проведения остается очевидной, и в Калуге платные услуги УЗИ пользуются стабильным спросом. Обычно его назначают женщинам 3 раза за всю беременность для выявления патологий:
- 11-14 неделя беременности. В этот период повышается риск развития пороков, например, синдрома Дауна. На данном сроке УЗИст определит количество плодов в матке и поставит точный срок беременности.
- 18-22 неделя беременности: врач уточняет общее состояние ребенка и определяет его пол.
- 30-32 неделя беременности: определяется предлежание ребенка и уровень его развития.
Сейчас чаще всего делают УЗИ 3D и 4D. На экране можно наблюдать совершаемые малышом действия и получить первое фото ребенка.
Если беременная не хочет проводить УЗИ, она имеет право отказаться. Эти исследования являются желательными (для исключения возможных рисков), но не обязательными. Однако минимально рекомендуемое количество ультразвуковых исследований рекомендуют все же сделать для того, чтобы составить полную картину течения беременности.
Дополнительные УЗИ не назначают в случае хорошего самочувствия женщины. Но не обходится без случаев, когда сверх нормы необходимо проведение ультразвуковых исследований. Допустим, если это жизненно важно для плода или у мамы есть ряд хронических болезней. С помощью УЗИ выявляют внематочную беременность. Аборт, сделанный по показаниям медиков, может спасти жизнь беременной. Однако нужно помнить, что частоту проведения УЗИ определяет гинеколог. Кроме того, у нас вы можете пройти все виды аналогичных исследований для разных органов, и, например, на УЗИ сосудов шеи и головы цена одна из самых демократичных в регионе.
И вред, и польза от проведения УЗИ существуют. Чтобы родить здорового ребенка, нужно относиться к этому исследованию с осторожностью и следовать четким предписаниям лечащего врача.
Медицинский центр «Консультант» — 3D, 4D УЗИ
На сегодняшний день ни одна область медицины не обходится без диагностического ультразвука. Благодаря своей высокой информативности, безопасности и безвредности он стал неотъемлемой частью современного акушерства.
Еще 30-50 лет назад для тех же исследований в медицине иногда использовали рентген, что являлось не безопасным для плода.
Беременной женщине рекомендовано пройти 3 обязательных ультразвуковых скрининговых исследования. Каждое из этих исследований несёт определённую информацию о состоянии и развитии ребенка.
Необходимо помнить, что эти исследования очень важны и их надо проходить там, где есть аппараты высокого, а еще лучше экспертного класса. И что особенно важно, у специалиста, имеющего соответствующий сертификат и достаточный опыт работы в пренатальной диагностике.
Первое скрининговое исследование проводится в сроке 10-13 недель беременности. На этом сроке основное внимание уделяется поиску маркёров хромосомной патологии. Проводится очень точное измерение толщины воротниковой зоны плода и оценка его носовых костей. На этом сроке беременности осуществляется исследование крови на сывороточные маркёры. С помощью специальной компьютерной программы по данным анализов крови и данных ультразвукового исследования рассчитывают риск по хромосомной патологии.
На втором ультразвуковом скрининге, проводимом в сроке 18-22 недели беременности, исследуется вся анатомия плода, изучаются все органы и системы с целью выявления возможных пороков развития.
На третьем скрининговом ультразвуковом исследовании, проводимом в 30-34 недели беременности, оцениваются темпы роста плода. Проводится допплерометрия – оценивается кровоток в маточно-плодово-плацентарном комплексе. На этом сроке иногда возможно проявление поздно манифестирующих пороков развития.
Кроме обязательных УЗИ исследований иногда возникает необходимость проведения дополнительных исследований. Так, например, на ранних сроках беременности — с целью уточнения срока беременности, определения места прикрепления плодного яйца, возможной многоплодной беременности. Также возможна оценка состояния органов малого таза.
На сроках беременности ближе к доношенному, также возможно проведение дополнительного исследования, на котором уточняется положение плода в полости матки, его вес и состояние. Оценивается расположение плаценты по отношению к внутреннему зеву матки. Данные этого исследования позволяют решить вопрос бережного родоразрешения.
Основным видом ультразвукового исследования является формат 2 D. Он является самым информативным. На аппаратах экспертного класса возможно проведение исследования в режиме 3D, 4D, которые дают нам картину объёмного цветного изображения. Трёхмерное изображение статично, а четырехмерное показывает объект в движении в реальном времени, позволяя делать записи на различных носителях. Оптимальным сроком для проведения такого исследования является срок беременности после 24 недель. Результат данного исследования во многом зависит от положения и настроения малыша. Если он повернулся спинкой к датчику, то придется выждать какое-то время, пока он не повернётся.
Все исследования беременных в Медицинском центре «Консультант» проводятся на аппарате экспертного класса VOLUSON E 8 GE. Врачи имеют международные сертификаты FMF (Фонд Медицины Плода) Лондон, Великобритания.
8 неделя беременности: фото, ощущения, развитие плода
Главная / Здоровье / Беременность
Назад
Опубликовано: 22.01.2020
Время на чтение: 7 мин
0
843
5 / 5 ( 1 голос )
8 неделя беременности отличается тем, что обоняние будущей мамы очень ярко выражено. Опять же виноваты гормоны, которые продолжают буйствовать в этот период. А что происходит с плодом и какие ощущения испытывает женщина узнаем из статьи.
В 8 недель малыш уже размером как большая вишня. Конечно, вы этого не чувствуете, но ребенок уже двигается, он также очень динамично развивается и растет.
Прошла еще одна неделя вашей беременности. Поздравляем! С каждым днем ваш ребенок все больше становится похожим на маленького человечка. Признаки беременности уже ярко выражены. Живот мягко округлен, а грудь обрела форму.
Если вы еще не были у врача, 8-я неделя беременности — идеальное время для посещения. Гинеколог, вероятно, назначит пройти обследования: анализ мочи, морфологию, анализ группы крови и, возможно, направит на первое УЗИ.
- Что происходит с плодом: развитие малыша по дням
- 8 неделя беременности: признаки и ощущения женщины
- Размер живота на 8 неделе беременности
- Рекомендации для будущей мамы
- Витамины для беременных на ранних сроках
Как растет малыш, размер и вес ребенка на 8 неделе беременности
Длина твоего малыша от «макушки до ягодиц» — всего лишь 14-20 мм, т.е. он на 8 неделе беременности размером уже не с горошину, а с боб!
Последняя новость 8 недели – на руках и ногах показались перепончатые пальчики, веки практически закрывают глазки, а хвостика почти не осталось. Ты можешь с утра до вечера грезить о мальчике или девочке, но гениталии на 8 неделе беременности еще недостаточно сформированы, чтобы можно было определить пол. Активно развиваются кости и даже суставы. Идет процесс формирования верхней губы (отдельные ее части начинают тесно сближаться). Если утебя мальчик, то на 8 неделе твоей беременности идет формирование его яичек. И представь себе, это шестинедельное существо размером с фасоль уже двигается!.. хотя ты пока и не можешь этого почувствовать :)) Ультразвуковое сканирование, проведенное на этой неделе, позволило бы различить не только головной и тазовый концы зародыша, но и определить, где у него «спина», а где — «живот».
Закладка нервной системы эмбриона в конце второго месяца беременности
В конце второго месяца (беременность 8-9 недель) активно закладывается база для формирования нервной системы. Именно на этот срок приходится большое количество выкидышей. Природа как бы сама выбирает более сильных и выносливых малышей. Появляются основные клетки, активно формируется головной мозг и остальные составляющие центральной нервной системы. В этот период очень важно обеспечить комфортные условия для будущей мамы, так как кроме физического развития, появляются зачатки психики ребенка. Особое влияние на этот процесс оказывает питание мамы и содержание в нем необходимых полезных веществ — витаминов, макро- и микроэлементов, но об этом поговорим ниже. 8 недель беременности важны для всей последующей жизни ребенка именно по причине формирования нервной системы. Будущей матери нужно отказаться от вредных привычек, иначе могут быть всевозможные аномалии развития плода. Даже если их и не будет (и слава Богу!), то ребенок может быть впоследствии невнимательным или гиперактивным.
Как меняешься ты, ощущения в твоем организме
➔
На 8 неделе беременности ты можешь заметить, что в бюстгалтере стало как-то тесновато. Скоро тебе понадобится размерчик побольше – увеличивающееся количество гормонов заставляет расти грудь, готовя ее к лактации. Грудь может продолжать расти в течение всей беременности. А почему бы и нет? -многих этот факт порадует :))
Чувствуешь себя изнуренной? Гормональные изменения – особенно существенное увеличение прогестерона – способствуют твоей вялости. Конечно, тошнота и рвота тоже энергии не добавляют. На 8 неделе беременности возможны также проблемы со сном, особенно если тебе не уютно или постоянно приходится вставать в туалет. 10-15 минутная прогулка перед сном помогут снять дневное напряжение и лучше уснуть.
При первом посещении гинеколога будет составлен индивидуальный план наблюдения твоей беременности. Он будет включать лабораторное обследование:
- анализ мочи на белок, лейкоциты, хорионический гонадотропин
- измерение базального артериального давления
- взвешивание (исходная масса тела)
- измерение таза
- анализ крови общий, на RW и ВИЧ, резус-фактор и др.
- мазки (некоторые из них могут назначаться в более поздние сроки)
- семейный и акушерский анамнез
Анализы, необходимые к этому периоду беременности
Беременные в период 8 акушерской недели должны провести сдачу 2 групп анализов:
1. Стандартные исследования, включающие:
- консультации узких специалистов: гинеколога, акушера, отоларинголога, окулиста, стоматолога, терапевта;
- определение группы крови и резус-фактора мамы;
- УЗИ-диагностика, проводимая на этих сроках по назначению врача;
- общий анализ крови;
- анализ мочи, позволяющий определить уровень анемичности беременной;
- анализ по Нечипоренко;
- проба Зимницкого;
- анализ мазка, позволяющий оценить микроценоз влагалища;
- реакция Вассермана либо МРС;
- исследование крови на наличие ВИЧ;
- анализ на гепатит-В и гепатит-С.
2. Проводимые при необходимости дополнительные исследования назначают в том случае, если у беременной женщины в анамнезе есть проблемы с вынашиванием плода, либо серьезные патологии здоровья. В состав анализов этой группы включены такие:
- определение уровня прогестерона и хорионического гонадотропина;
- выявление концентрации эстриола;
- применение полимеразной цепной реакции на выявление инфекции в урогенитальной сфере;
- проведение гемостазиограммы.
Интерпретируя результаты исследований, врачи в состоянии диагностировать, в первую очередь, аутоиммунные заболевания: состояния, при которых иммунная система беременной женщины начинает реагировать в отношении собственных антигенов. В таких случаях крайне высоки риски не вынашивания беременности.
Выкидыш
➔
Слово «выкидыш» употребляется в просторечии. Научный термин — аборт. Различают аборты самопроизвольные (выкидыши) и искусственные — добровольные (по желанию женщины) или вынужденные (в лечебно-терапевтических целях). Так называемое «родоразрешение» (прекращение беременности) путем самопроизвольного или добровольного аборта происходит до срока беременности 20 недель. После этого срока плод считается ребенком и на него выписывается свидетельство о рождении. Родоразрешение до срока 38 недель называется преждевременными родами.
Точный процент самопроизвольных абортов трудно установить. Цифры колеблются от 10 до 25 процентов от общего числа беременных. Дело в том, что ранний самопроизвольный аборт трудно отличить от задержки менструального цикла.
Вот такая неприятность — токсикоз. Чем он может быть опасен?
Начиная ощущать в себе изменения, женщина не всегда им рада. Виной всему сильная тошнота, которая нередко затмевает все положительные эмоции. У беременных женщин она называется токсикозом. Что это такое? Это болезненное состояние женщины в ответ на присутствие несвойственных для ее организма клеток. Другими словами, когда ребенок начинает развиваться, то организм не может принять новое образование внутри и сам себя же начинает отравлять. Токсикоз у беременных женщин может проявляться по-разному: тошнотой, рвотой, дерматозами, слюнотечением и даже размягчением костей, астмой и др. Беременность 8 недель, симптомы которой могут включать в себя токсикоз — опасный срок. В это время любое сильное сотрясение организма (как при сильной рвоте) или чрезмерная интоксикация может отразиться на развитии ребенка. Поэтому существуют способы, которые помогают снизить влияние токсикоза на маму и малыша.
Прежде чем думать о том, как уменьшить проявления токсикоза, женщина должна четко понимать, что тошнота и рвота — нормальное состояние для 8 недель беременности. Нормой не считается:
- рвота, не связанная с приемом пищи от 3 раз в сутки;
- выраженное снижение аппетита;
- чувство слабости;
- изменение обоняния и вкуса;
- заметное снижение массы тела.
Важно следить за своим состоянием. Если у вас срок беременности 8 недель, были ярко выражены проявления токсикоза и вдруг пропали, нужно обратиться к врачу, так как может произойти замирание плода. В этом случае назначается УЗИ, где видна динамика развития эмбриона и его сердцебиение. Если все в порядке, женщина может продолжать дальше спокойно следить за своим состоянием.
Беременность 8 недель — не случайный срок для прекращения токсикоза. В этот период некоторые части хориона превращаются в плаценту, начинают вырабатываться определенные гормоны, которые и могут повлиять на принятие организмом женщины ребенка. С этим процессом токсикоз может и закончиться, а может только начаться. Если после этого срока состояние только ухудшилось, и все назначаемые препараты и процедуры не помогают, то нужно всерьез ставить вопрос о прерывании беременности. Ведь дальнейшее усиление такого состояния может пагубно повлиять не только на плод, но и на здоровье женщины.
Токсоплазмоз
➔
Если у тебя в доме живет кошка, она может стать причиной токсоплазмоза. Токсоплазмы — это простейшие одноклеточные микроорганизмы, способные заразить тебя и твоего ребенка. Распространяются они с сырым (недожаренным) мясом или путем контакта с фекалиями кошки. Эти микроорганизмы способны проникнуть через плаценту в тело твоего ребенка. Причем заражение матери не вызывает практически никаких симптомов.
Токсоплазмоз во время беременности чреват самопроизвольным абортом или заражением ребенка. Для лечения токсоплазмоза применяют антибиотики, такие как пириметамин, сульфадиазин, эритромицин. Но лучше соблюдать простые гигиенические правила, чтобы предотвратить распространение микроорганизмов. Избегай контакта с фекалиями кошки (попроси убирать ее туалет кого-нибудь другого), мой руки после контакта с сырым мясом, готовь его как можно тщательнее.
Важность правильного питания беременной женщины в этот период
Пища в жизни человека играет чуть ли не главную роль, обеспечивая его всеми необходимыми полезными веществами. Они помогают развиваться, быть жизнеспособным и активным. Для беременной женщины питание действительно очень важно. От него зависит все развитие ребенка от 1 недели до 40.
Эмбрион на 8 неделе беременности потребляет немного питательных веществ. Ведь его размеры еще слишком малы для этого, да и маминых запасов ему пока что хватает. Если девушка не желает набрать лишний вес, то нужно следить за тем, чтобы питание было качественным, богатым всеми необходимыми элементами, а также порционным. Что это значит? А значит это следующее: лучше питаться 5-6 раз в сутки, но маленькими порциями, не переедать, вставая из-за стола с легким чувством голода, чем съедать большие порции 3 раза в день. Так может накопиться много вредных веществ в кишечнике и чрезмерный вес.
Беременность 8-9 недель предполагает небольшие изменения в привычном питании. Важно, чтобы присутствовали все необходимые элементы: белки, жиры, углеводы, вода и минеральные вещества. Из белков полезно употреблять в пищу мясо, особенно крольчатину, рыбу (лучше вареную), творог, сыр, кефир, сметану, яйца (ими нельзя злоупотреблять, достаточно будет съесть 2-4 в неделю). Очень важно обеспечивать ребенка белками растительного происхождения. Для этого можно употреблять в пищу кунжут, арахис и другие виды орехов, семена подсолнечника и тыквы. На сроке 8 недель беременности женщина за сутки должна съедать 70-90 г белков. Эта норма является относительной, так как она зависит от всасывания белков организмом, количества вынашиваемых плодов, образа жизни женщины, наличия хронических заболеваний, достаточного количества углеводов в пище, присутствующих в жизни стрессов.
Жиры для беременной женщины являются источником энергии и силы в организме. Но с ними нужно вести себя очень аккуратно. Лучше употреблять в пищу растительные натуральные жиры (масло оливковое, сливочное и подсолнечное, орехи грецкие, фундук и другие). Следует минимально использовать в пищу сало. В сутки на данном сроке нужно употреблять в пищу 75 г жиров.
Углеводы также очень важны для функционирования организма. Они дают энергию, а также влияют на работу нервной системы. Поэтому очень важно их употреблять в пищу на сроке 8 недель беременности. Что происходит с нервной системой эмбриона в этот период, мы уже знаем. При недостатке углеводов происходит нарушение внутриутробного развития ребенка, так как расходуются жиры и углеводы. При их избытке увеличивается вес мамы, а также происходит задержка жидкости в организме и, как следствие, отечность. Также это влияет на вес ребенка, что может привести к травмам во время родов. Важно не превышать суточную норму углеводов в 300-400 г, особенно на последних месяцах беременности. Среди продуктов, содержащих эти вещества, для женщины, вынашивающей ребенка, полезны фрукты, некоторые овощи, мучные и хлебобулочные изделия, крупы.
Кровотечения
Выделения крови из влагалища на этом сроке беременности говорит об угрозе выкидыша. Чем обильнее выделения, чем дольше длится кровотечение, тем меньше шансов сохранить беременность. Дополнительно ощущаются болезненные спазмы внизу живота, тянущие боли в пояснице. Кровотечение может при этом длиться несколько суток. Важно при таких симптомах сразу же обратиться к врачу, соблюдать постельный режим.
Присоединение к сильному кровотечению включений в виде сгустков крови, частиц тканей говорит об отслоении плодного яйца от матки. При этом шейка матки раскрывается, выталкивая плод после непродолжительных схваток. При подобном развитии событий беременность сохранить не удастся.
Причины самопроизвольного прерывания беременности:
- Генетическая патология;
- Бактериальная инфекция или зппп;
- Физические и психические перегрузки;
- Побочное действие лекарств;
- Вредные привычки;
- Термическое воздействие при УФ-облучении или в солярии, в сауне.
Узнайте больше: Кровотечение при беременности
Окружающая обстановка для беременной женщины на ранних сроках
Не стоит слишком много говорить на тему того, как важно спокойствие и комфорт для беременной женщины на ранних этапах беременности. Изменения во внешности, настроении, даже иногда мировоззрении вызваны переменами, которые происходят на гормональном уровне. Беременность 8 недель нужно тщательно сохранять и не допускать никаких перегрузок (эмоциональных и физических), так как в этот период начинает формироваться нервная система плода. Поэтому любящие люди должны заботиться о положительном настрое будущей мамочки.
Ни в коем случае недопустимы скандалы, длительные переезды, сложные работы дома, а также на работе. Нельзя носить тяжелые грузы, так как они могут спровоцировать выкидыш. С особой осторожностью следует относиться к приему лекарств. Подавляющее большинство медицинских препаратов запрещено в первом триместре беременности, поэтому нужно, насколько это возможно, тщательно ограждать себя от различного рода инфекций и других заболеваний. С новостью о предстоящем пополнении в семье должен измениться весь образ жизни. Нужно помнить, что вы живете уже не для себя, а для маленького человечка, растущего внутри вас. Изменяя свою жизнь, вы улучшаете окружающий мир для вашего ребенка.
Почему возникает боль в животе?
Матка увеличивается в размерах, в положении лежа она давит и раздражает седалищный нерв. При этом возникает боль в районе бедер и таза. Чтобы избавиться от боли, нужно снизить воздействие матки на нерв. Этого достигают, перевернувшись на другой бок.
Другим источником боли может стать мочевой пузырь. Частое мочеиспускание в норме не должно быть болезненным. Моча при этом остается чистой и прозрачной. Если боль сопровождает мочеиспускание, а моча приобретает мутную консистенцию, в ней появляются хлопья, примесь крови – возможно, у женщины начался цистит.
Цистит беременных часто встречается во время гестационного периода из-за снижения иммунитета женщины. Если его не лечить, возможны осложнения в виде пиелонефрита, пиелита.
На 8 неделе могут начаться тренировочные схватки – особое состояние матки, с которым женщина будет сталкиваться до самых родов. Их признаком может быть кратковременное напряжение внизу живота. Если при этом не ощущается никакой боли, нет нетипичных влагалищных выделений, можно не беспокоиться – мягкий спазм мышц матки быстро закончится.
Ультразвук при 8-й неделе беременности: процедура, отклонения и многое другое
Наша цель FirstCry Parenting — предоставить вам наиболее полную, точную и актуальную информацию.
Каждая статья, которую мы публикуем, соответствует строгим правилам и включает несколько уровней рецензирования, как нашей редакционной командой, так и экспертами. Мы приветствуем ваши предложения по повышению полезности этой платформы для всех наших пользователей. Напишите нам по адресу [email protected]
Последнее обновление
Ультразвуковое сканирование дает вам возможность увидеть вашего растущего ребенка.Мысль о первом УЗИ может вызвать у вас тревогу и волнение. Своевременное ультразвуковое исследование также помогает гинекологам оценить состояние здоровья ребенка в утробе матери и подтвердить здоровую беременность. Если вы приближаетесь к 8-й неделе беременности, вы должны беспокоиться о предстоящем УЗИ. Ну, не надо. Потому что в этой статье мы поделимся всем, что вам нужно знать об УЗИ в 8 недель. Начнем с того, зачем он вам нужен.
Почему вам нужно пройти ультразвуковое сканирование через 8 недель?
Ультразвук в восемь недель не обязателен.Однако ваш гинеколог может предложить сканирование, чтобы проверить здоровье вашего плода. Это ультразвуковое сканирование может быть выполнено по следующим причинам:
- Чтобы получить представление о сроке беременности вашего ребенка.
- Для определения причины кровотечения, если таковое имеется.
- Для проверки на многоплодие.
- Чтобы проверить, бьется ли у вашего ребенка сердцебиение.
- Для определения размера эмбриона.
- Для проверки здоровья маточных труб и яичников.
- Для проверки на наличие осложнений, например внематочной беременности.
Как подготовиться к сканированию восьмой недели
Сканирование брюшной полости или трансвагинальное сканирование может быть выполнено в течение 8-й недели. Однако оба сканирования предъявляют несколько разные требования.
Для сканирования брюшной полости требуется полный мочевой пузырь. Поскольку вы находитесь на первых нескольких неделях беременности, ваш ребенок будет очень маленьким. Итак, для того, чтобы подтолкнуть матку вверх, требуется полный мочевой пузырь. Это помогает получить более четкое изображение вашего ребенка.Наденьте свободную и удобную одежду, так как вам, возможно, придется обнажить живот для сканирования. При этом типе сканирования на живот наносится проводящий гель, а по нему проводится портативный сканер. Гель позволяет ультразвуковым волнам проходить в матку. Затем волны отражаются, давая возможность увидеть плод.
С другой стороны, для трансвагинального ультразвукового исследования мочевой пузырь должен быть пустым. Полный мочевой пузырь может исказить визуальные эффекты. В этом типе сканирования зонд вводится во влагалище.Его прижимают к шейке матки для получения четких изображений. Иногда вы можете почувствовать легкое давление.
Сколько времени длится ультразвуковое сканирование?
Обычно ультразвуковое сканирование занимает от 20 до 30 минут. Однако это может занять больше времени, если плод находится в странном положении. Иногда из-за плотных тканей получение четких изображений ребенка может затруднить и отнять много времени.
Что может определить ваш врач?
Если вам интересно, что вы можете увидеть на УЗИ через 8 недель, у нас есть ответ! Вот что ваш врач может определить с помощью этого сканирования:
- Размер плода.
- Наличие сердцебиения ребенка и частота его сердцебиения.
- Наличие нескольких младенцев, что может быть определено по наличию множественных ударов сердца и множественных желточных мешков.
- Расплывчатые изображения роста крошечных рук, ног и образования глаз, ноздрей, внутренних органов и рта.
Что можно ожидать от УЗИ восьмой недели?
Так выглядит эмбрион через 8 недель:
- Глаза переместились бы с боков на переднюю.
- Размер эмбриона составляет 2,3 см от макушки до крупа.
- Начнут формироваться наружные уши.
- Ваш ребенок может двигать локтями.
- Пальцы похожи на крошечные бутоны.
- Пищеварительная система начала бы развиваться.
- Голова ребенка все еще склоняется над животом.
Если на 8 неделе не будет сердцебиения, может ли это быть выкидыш?
В некоторых случаях вы не сможете видеть или слышать сердцебиение через 8 недель.Однако это не подтверждает выкидыш. Ваш гинеколог может предложить повторное сканирование на следующей неделе, чтобы исключить выкидыш.
У выкидыша есть и другие симптомы, поэтому отсутствие сердцебиения не должно заставлять вас делать поспешные выводы.
Ультразвуковое сканирование больше похоже на камеру, снимающую вашего растущего ребенка. Однако следует помнить, что каждый ребенок индивидуален, и поэтому отчеты УЗИ различаются от ребенка к ребенку. В случае сомнений не волнуйтесь, а проконсультируйтесь с врачом.
Предыдущая неделя: УЗИ беременности на 7 недель
Следующая неделя : УЗИ 9 недель беременности
8-недельное УЗИ — проблемы с беременностью
8-недельное УЗИ может быть одновременно захватывающим и немного пугающим. Если это ваше первое ультразвуковое исследование, вы, по понятным причинам, будете беспокоиться. Если вы впервые увидите своего ребенка, это будет незабываемым моментом.
Если вы не уверены, когда забеременели, перенесли выкидыш или осложнения беременности, может быть рекомендовано 8–10-недельное сканирование.На 8 неделе беременности можно увидеть многое, в том числе сердцебиение ребенка и его раннее развитие. Также можно будет определить дату родов, поэтому 8-недельное УЗИ часто называют сканированием для свиданий.
Причины 8-недельного УЗИ
В любое время между восьмой и 12-й неделями беременности ваш лечащий врач может посоветовать вам записаться на первое посещение УЗИ. Основная причина этого сканирования — подтвердить гестационный возраст вашего ребенка.Эта дата зависит от роста и развития вашего ребенка и может быть очень приблизительной.
Зачем мне 8-недельное сканирование?
- При кровотечении или пятнах. Ультразвуковое исследование на 8-й неделе беременности может помочь определить источник кровотечения.
- При подозрении на многоплодную беременность.
- Проверьте размер своего эмбриона.
- Подтвердите, что у вашего ребенка сердцебиение.
- Проверьте свои тазовые органы.
- Чтобы увидеть, проник ли эмбрион в матку, а не в маточные трубы — внематочная беременность.
- Подтвердите срок беременности.
Чаще всего 8-недельное сканирование проводится вагинально. Смазанный зонд вводится во влагалище, и изображение отображается на экране. Специалисты по сонографии всегда запрашивают согласие на проведение процедуры и спрашивают, предпочитает ли женщина, чтобы она сама вставила зонд, или, если это удобно для сонографиста. Вам понадобится полный мочевой пузырь. Другой вариант — трансабдоминальное УЗИ, однако на 8-й неделе беременности может быть трудно увидеть большую часть брюшной стенки.
Специалист по ультразвуковой сонографии расскажет вам о том, что они ищут и что они могут увидеть. Бывают моменты, когда они мало говорят и вместо этого сосредотачиваются на том, что делают. Они будут печатать на клавиатуре, глядя на экран. В частности, они будут проводить измерения, проверять маркеры роста и всесторонне проверять развитие ребенка, а также место его имплантации в вашу матку.
Сонографист сможет дать вам только общую информацию о том, что он обнаружит.После 8-недельного сканирования результаты будут прочитаны и сообщены врачом, специализирующимся на чтении рентгеновских снимков и сканирований. Этот отчет будет отправлен обратно вашему лечащему врачу.
Не бойтесь задавать вопросы своему сонографу. Если это ваше первое ультразвуковое исследование, вполне нормально, что вам будет любопытно, что вы видите на экране.
Хотя вы можете не сильно отличаться от других, в вашей матке происходит много всего. К 8 неделе беременности ваша матка размером с теннисный мяч.Вы можете почувствовать давление или тяжесть, особенно к концу дня. А иногда судороги во время беременности могут вызвать небольшой дискомфорт.
Гормоны беременности также могут вызывать у вас повышенные эмоции и тошноту, но все они должны выполнять важную работу. Поддержка роста и развития вашего ребенка — это круглосуточный процесс. Не беспокойтесь, если вы чувствуете усталость — это нормально на 8 неделе беременности.
На восьмой неделе беременности ваш ребенок будет измерять около 1.2 от макушки до хвоста. При 8-недельном сканировании можно увидеть развитие эмбриона, особенно его большую голову и маленькое тело.
Ваш малыш также начнет делать непроизвольные движения, похожие на легкое мерцание или прыжок. Эти движения очень крошечные, поэтому вы их не почувствуете. Однако, если ваш ребенок бодрствует и активен, вы можете увидеть некоторые движения на экране.
Развитие в 8 недель
- Их нос начинает выступать, он будет выглядеть коротким и довольно пренебрежительным.
- Губы.
- Внутреннее ухо и язык.
- Верхняя челюсть и нёбо сходятся.
- У них формируются глаза, но они хорошо защищены слоем кожи.
- Формируются зачатки ног и рук.
- Перепончатые пальцы.
- Их хвостик становится меньше.
Может ли мой партнер прийти на 8-недельное УЗИ?
Как правило, неплохо, если бы пришли партнеры или специалист по поддержке.Это особенно ценно, если на ранних сроках беременности были осложнения. Как правило, сканирование на 8-й неделе беременности — это время, чтобы насладиться и поделиться.
Куда мне пройти 8-недельное сканирование?
Ваш лечащий врач порекомендует вам пригородную клинику, которая делает УЗИ при беременности. Вас также могут направить в государственный родильный дом для прохождения сканирования.
Написано и отрецензировано Джейн Барри, акушеркой и детской медсестрой 01.12.20.
Когда УЗИ показывает сердцебиение на ранних сроках беременности
Хотя сердце плода все еще развивается, его можно обнаружить с помощью ультразвука уже на 6 неделе беременности.Технически на данном этапе это не плод, а эмбрион, и сердцебиение ребенка видно только на УЗИ, но не слышно на ранних сроках беременности.
Как развивается сердце плода
Сердце ребенка развивается из двух трубок, которые соединяются в середине, образуя камеру с четырьмя трубками, отходящими от нее. Он начинает бить между 5 и 6 неделями беременности и может быть обнаружен с помощью ультразвука примерно в это время. Сердце эмбриона продолжает развиваться в течение следующих нескольких недель.Он полностью сформирован примерно на 10 неделе беременности.
Ультразвуковое исследование сердцебиения плода
Существует два типа ультразвуковых исследований, которые обычно используются для визуализации беременности: трансвагинальное ультразвуковое исследование, при котором зонд вводится во влагалище, чтобы приблизиться к матке, и ультразвуковое исследование брюшной полости, которое проводится на животе матери. Обе процедуры полезны при различных обстоятельствах на разных этапах беременности. Трансвагинальное УЗИ позволяет увидеть растущий эмбрион раньше, чем УЗИ брюшной полости.
Ультразвук брюшной полости обычно очень эффективен для определения сердцебиения плода после 8 недель беременности, но не раньше этого срока. Итак, если у вас будет УЗИ до 8 недель после последней менструации, скорее всего, это будет трансвагинальное УЗИ.
На ранних сроках беременности сердцебиение плода выглядит как ритмичное мерцание света.
Что можно увидеть
Трансвагинальное УЗИ дает четкие изображения плода, матки и окружающих структур, которые помогают врачам подтвердить беременность, установить график беременности и получить представление о состоянии беременности.
Кроме того, УЗИ полезно при:
- Проверка здоровья органов малого таза
- Определение количества вынашиваемых плодов
- Определение риска выкидыша
- Определение места беременности (нормальная или внематочная беременность)
Когда они используются
Не всем женщинам будет проходить УЗИ на ранних сроках беременности. Будет ли он у вас или нет, будет зависеть от предпочтений вашего врача, а также от особенностей вашей беременности и истории болезни.Например, если у вас было вагинальное кровотечение, выкидыш во время предыдущей беременности или другие обстоятельства, которые заставляют вас или вашего лечащего врача более внимательно относиться к потенциальным проблемам, вас могут направить на УЗИ на ранних сроках беременности.
У вас больше шансов получить его при беременности с более высоким риском, например, если у вас есть хроническое заболевание или при лечении бесплодия. Некоторые врачи используют УЗИ для подтверждения беременности, другие полагаются на другие диагностические методы, например, анализы крови.
Если сердцебиение не может быть обнаружено
Трансвагинальное или абдоминальное УЗИ, показывающее отсутствие сердцебиения плода, означает, что либо беременность началась слишком рано, чтобы можно было определить сердцебиение (что возможно, если срок беременности составляет 7 недель или раньше), либо произошла потеря беременности.
К сожалению, если ультразвуковое исследование не может обнаружить сердцебиение плода после того, как оно было ранее осмотрено, врач может окончательно диагностировать выкидыш. Кроме того, когда во время беременности не обнаружено сердцебиение, которое определенно достаточно далеко, чтобы сердцебиение было видно, это также указывает на выкидыш.
Услышание сердцебиения плода
Чтобы услышать сердцебиение примерно через 8 недель, можно использовать стетоскоп или портативные доплеровские устройства. Однако для того, чтобы звук стал слышен, может потребоваться от 10 до 12 недель.
Слово Verywell
Увидеть и / или услышать сердцебиение на ранних сроках беременности — очень положительный признак того, что ваша беременность развивается должным образом. Знайте, что, скорее всего, ваша беременность будет протекать нормально, но иногда случаются осложнения или выкидыш, особенно в первом триместре.Поэтому старайтесь следить за собой на предмет признаков выкидыша в первые недели и звоните своему врачу, если у вас возникнут какие-либо вопросы или проблемы.
8 неделя беременности | babyMed.com
Ваш ребенок, ваше тело, ваш партнер и дородовой визит, а также советы на 8-й неделе беременности.
Ваш малыш
Вы прошли более половины первого триместра, и ваш ребенок будет продолжать быстро расти. На прошлой неделе рост вашего ребенка составлял 1/3 дюйма, а теперь он вырос до 3/4 дюйма в длину.Сердце бьется, и если провести УЗИ, на экране будет видно трепетание. Сейчас формируются суставы, мышцы и кости, а крошечные пальцы рук и ног с каждым днем становятся длиннее. В этом месте пальцы рук и ног перепончатые. Зубы растут под деснами. Это молочные зубы, которые прорежутся первыми. Мультипликаторы растут с той же скоростью, что и одиночки.
УЗИ плода в течение 8 недель
Беременность на ваших условиях
Получите экспертное руководство и индивидуальные советы на вашем пути к беременности и на протяжении каждой недели беременности.
Скачать приложение
Ваше тело
Матка продолжает расти по мере роста ребенка. К 8 неделе матка размером с апельсин. Первая беременность проявляется дольше, поэтому новобрачные могут довольно долго скрывать беременность. Если это не первая беременность, к 8-й неделе может начаться образование пса или небольшого холмика.
Кожные изменения также начинают происходить примерно на 8-й неделе. Утреннее недомогание может немного утихнуть, но изменения тела еще не закончились.Акне и прыщи часто встречаются во время беременности и связаны с гормонами беременности. Возможно, вам придется подождать, пока ребенок не родится, чтобы вернуть себе ту здоровую кожу, которая была у вас до беременности, но вам может повезти, и к концу первого триместра вы увидите значительные изменения.
При дородовом посещении
Первое дородовое обследование должно произойти в это время, если оно еще не было сделано ранее во время беременности. При каждом посещении вы можете рассчитывать, что ваша моча будет проверяться на глюкозу, измерять частоту сердечных сокращений и вес, а также измерять артериальное давление.
На первом дородовом осмотре врач или акушерка соберет полный медицинский анамнез и проведет общее медицинское обследование, включая внутренний тазовый осмотр, осмотр шейки матки, первый этап пренатального анализа крови и анализов мочи. Вы можете обсудить генетическое тестирование и изменения, которые произойдут в ближайшие несколько месяцев. Вы также можете пройти первичное ультразвуковое исследование, если у врача в офисе есть ультразвуковой аппарат.
Ваш партнер
Приближается первая дородовая консультация, и как партнер вы являетесь одной из самых больших систем поддержки для своей будущей мамы.Присутствовать на приеме очень важно и помочь маме почувствовать поддержку, а не одиночество.
Советы на эту неделю
— Ранняя привязанность к ребенку может быть трудной, но чтение книг о беременности может помочь вам почувствовать себя ближе. В некоторых книгах даже есть фотографии ребенка в утробе матери в определенные недели. Нет ничего лучше, чем смотреть фотографии еще не родившихся детей, которые такого же размера, как и ваш ребенок. Беременность — поистине замечательный опыт.
Подробнее:
9 недель
Беременность: неделя за неделей
Ультразвуковое сканирование — Ассоциация выкидышей
Ультразвуковое сканирование во время беременности может быть обычным или предлагаться из-за боли или кровотечения или из-за проблем во время предыдущей беременности.
Есть два способа сделать УЗИ.
На ранних сроках беременности, особенно до 11 недель, обычно проводят трансвагинальное сканирование (внутреннее) сканирование , при котором зонд вводится во влагалище. Это дает наиболее четкую и точную картину на ранних сроках беременности. Его также можно предложить через 11 или 12 недель, если трансабдоминальное сканирование не дает достаточно четкой картины.
С 11 или 12 недель, в том числе при плановом сканировании, чаще всего проводят трансабдоминальное сканирование .Человек, проводящий сканирование, наносит специальный гель на нижнюю часть живота (ниже пупка и выше линии лобковых волос). Затем он или она перемещает сканер по гелю, иногда нажимая вниз, пока не станет видно матку (матку) и беременность.
Что делать, если мне не нужно внутреннее сканирование?
Если вам не нужно трансвагинальное сканирование, вы можете попросить его сделать трансабдоминальное сканирование. Это может дать некоторую информацию о вашей беременности, но она менее ясна, чем внутреннее сканирование, и может задержать диагностику.
Может ли УЗИ навредить ребенку?
Нет никаких доказательств того, что вагинальное или брюшное сканирование приведет к выкидышу или нанесет вред вашему ребенку. Если у вас кровотечение после вагинального сканирования, скорее всего, это произойдет из-за того, что кровь уже скопилась выше во влагалище, и зонд смещает ее.
Когда я могу пройти ультразвуковое исследование? Когда можно увидеть сердцебиение ребенка?
Ультразвуковое сканирование может обнаружить беременность и сердцебиение при нормальной беременности примерно на сроке 6 недель, но это сильно варьируется и обычно не рекомендуется.Слишком часто сканирование на 6-й неделе показывает очень мало или совсем ничего, даже при идеально развивающейся беременности, тогда как ожидание в течение недели или 10 дней сделает результаты намного более ясными.
Стандартное сканирование
Большинство беременных женщин направляют на первое плановое (или заказное) ультразвуковое сканирование где-то между 11 и 14 неделями беременности. Цель сканирования:
- для подтверждения наличия сердцебиения
- для оценки размера и роста ребенка
- для оценки даты родов и
- для проверки наличия одного ребенка, близнецов или более.
Некоторым женщинам может быть предложено сканирование шеи между 11 и 14 неделями. Цель этого сканирования — попытаться обнаружить некоторые хромосомные аномалии, такие как синдром Дауна.
Большинство больниц также предлагают еще одно сканирование аномалий через 20 недель, позволяющее более подробно проверить развитие ребенка.
Пандемия коронавируса приводит к некоторым ограничениям и задержкам в назначениях на плановое сканирование (см. Также здесь). Ваша больница или акушерка должны сообщить вам, если в вашем случае есть какие-либо изменения.
Вы можете узнать больше о рутинных сканированиях, сканировании шеи и аномалий на сайте благотворительной организации ARC — Antenatal Results and Choices
К сожалению…
К сожалению, иногда эти сканирования показывают, что ребенок умер, возможно, несколькими неделями ранее и часто без каких-либо признаков или симптомов, таких как кровотечение или боль. Это часто называют «пропущенным», «тихим» или «отсроченным» выкидышем. Это может стать серьезным шоком, и может потребоваться время, прежде чем вы сможете усвоить эту информацию.Здесь вы можете найти информацию о невынашивании беременности.
Возможно, вам также придется принять некоторые трудные решения о том, как управлять процессом выкидыша. Вы можете прочитать об этом здесь.
Раннее сканирование
Вас могут направить на раннее сканирование из-за вагинального кровотечения или кровянистых выделений, или, возможно, из-за проблем во время предыдущей беременности.
Лучшее время для прохождения сканирования — примерно с 7 недель беременности, когда должно быть возможно увидеть сердцебиение ребенка при нормальной беременности .Но может быть трудно обнаружить сердцебиение на ранних сроках беременности, и в этих случаях может быть трудно узнать, умер ребенок или вообще не развился, или он просто меньше, чем ожидалось, но все еще развивается.
По этой причине вас могут попросить вернуться для повторного сканирования примерно через неделю. В это время человек, проводящий сканирование, будет искать четкую разницу в размере мешка для беременных, а также для развивающегося ребенка и сердцебиения.
Иногда требуется несколько сканирований, прежде чем вы точно узнаете, что происходит.Работа с этой неопределенностью может быть очень стрессовой — некоторые женщины описывают ее как «в подвешенном состоянии». Возможно, вам понадобится поддержка для себя, если это произойдет с вами.
Сердцебиение происходит, но у меня все еще идет кровь…
Если сканирование действительно улавливает сердцебиение и ребенок кажется правильного размера в соответствии с вашими датами, это может быть очень обнадеживающим, даже если вы все еще кровотечение.
Исследования среди женщин, у которых в анамнезе были повторные выкидыши, показали, что у тех, кто видел сердцебиение на 6 неделе беременности, вероятность продолжения беременности составляла 78%.Исследование также показало, что сердцебиение на 8 неделе увеличивало вероятность продолжения беременности до 98%, а через 10 недель — до 99,4%.
Цифры могут быть еще более положительными для женщин, не имевших ранее выкидышей.
Значит, что-то может пойти не так, и, к сожалению, иногда случается, но пока есть сердцебиение, риск выкидыша уменьшается с течением недель.
Другие исследования
В некоторых случаях, если нет признаков беременности в матке, вам могут сделать анализ крови и, возможно, попросить вернуться через два дня для повторного анализа.
Эти анализы крови определяют уровень гормона беременности ßhCG. При нормально развивающейся беременности уровень гормонов примерно удваивается каждые 48 часов, и если картина отличается, это может помочь определить, что происходит с беременностью.
Если в матке нет признаков беременности и у вас есть симптомы, указывающие на внематочную беременность, у вас с большей вероятностью будет и анализ крови, и обследование, называемое лапароскопией, которое проводится под общим наркозом.Вы можете узнать больше об этом здесь и в нашей брошюре Внематочная беременность .
Результаты УЗИ — и что они означают
УЗИ может показать:
- Продолжающаяся беременность. Наблюдается сердцебиение (или сердцебиение, если это беременность двойней или многоплодная беременность), и беременность — это «правильный размер для свиданий», то есть размер, который можно было бы ожидать в первый день последней менструации. Это положительные признаки, но если кровотечение продолжится, вам может потребоваться повторное сканирование через неделю или две, чтобы проверить, что происходит.
- Продолжающаяся беременность, указывающая на проблему. Беременность может быть намного меньше, чем должна быть согласно датам, или сердцебиение может быть особенно медленным или слабым. Возможно, есть что-то, что наводит на мысль о проблеме с развитием ребенка. При беременности двойней или многоплодной беременностью сканирование может показать, что у одного (или нескольких) детей сердцебиение, а у одного (или нескольких) — нет. Вас могут попросить вернуться для повторного сканирования, возможно, через неделю или две, когда все станет яснее.
- Беременность неизвестной локализации (PUL). Беременности не видно и непонятно, что происходит. Вас могут попросить вернуться для повторного сканирования, возможно, через неделю или две, когда все станет яснее. Или, если врач считает, что у вас может быть внематочная беременность, вам сделают анализ крови и / или лапароскопию (операция через замочную скважину, чтобы заглянуть внутрь живота).
- Полный выкидыш. Беременность закончилась выкидышем. В матке все еще может быть небольшое количество беременных тканей или крови.
- Нежизнеспособная беременность. Это означает, что беременность не выжила, но еще не выкидывалась. Вы можете услышать об этом одним из следующих способов:
- Пропущенный выкидыш (также называемый тихим или отсроченным выкидышем или ранней гибелью эмбриона) Это когда ребенок умер или не смог развиться, но ваше тело не выкидыш. или ее. На снимке сканирования показан беременный мешок с младенцем (или плодом, или эмбрионом) внутри, но сердцебиение отсутствует, и беременность выглядит меньше, чем должна быть на данном этапе.Возможно, у вас почти не было признаков того, что что-то не так, и вы все еще можете чувствовать себя беременной. Возможно, у вас все еще есть положительный результат теста на беременность.
- Зараженная яйцеклетка или анэмбриональная беременность (что означает беременность без эмбриона). Это довольно старомодный способ описания невынашивания беременности (см. Выше). На снимке сканирования обычно виден пустой мешок для беременных.
- Неполный выкидыш Процесс выкидыша начался, но в матке (матке) все еще есть ткани беременных, и у вас все еще может быть боль и сильное кровотечение.
Во всех этих ситуациях со временем беременность полностью выкидывается, но есть несколько способов управлять этим процессом. Вам могут предложить выбор или порекомендовать вам больницу. В большинстве случаев у вас должно быть время подумать о том, с чем вы можете лучше всего справиться. Вы можете прочитать больше здесь.
УЗИ может показать
- внематочную беременность. Это означает беременность, которая развивается вне матки (внематочная беременность означает «неуместна»).Внематочная беременность обычно развивается в одной из фаллопиевых труб, но может развиваться и в другом месте брюшной полости.
- Молярная беременность. Это беременность, при которой ребенок не может развиваться, но клетки плаценты растут очень быстро. Его не всегда можно диагностировать при сканировании, поэтому вы можете узнать об этом только после выкидыша.
Как предсказать пол вашего ребенка всего на 6 неделе беременности
Мы получаем комиссию за товары, приобретенные по ссылкам в этой статье.
Теория Рамзи утверждает, что она может предсказать пол ребенка всего за 6 недель, поэтому вам не нужно ждать 20 недель, чтобы узнать, родится ли у вас мальчик или девочка.
Теория может иметь точность более 97%. Однако есть одна загвоздка.
Как и в популярной теории Нуба, вам понадобится фотография ультразвукового сканирования, чтобы опробовать теорию Рамзи. Но этот метод работает только в том случае, если вам сделают сканирование до девяти недель беременности.Это связано с тем, что он использует расположение плаценты, чтобы помочь угадать пол вашего ребенка, а если вам больше девяти недель, считается слишком поздно использовать теорию Рамзи, поскольку невозможно определить, где изначально была имплантирована плацента. Не всем будет предложено сканирование на ранних сроках беременности. Большинству будущих мам предлагается сканирование на 12 и 20 неделе беременности.
Национальная служба здравоохранения (NHS) редко предлагает ультразвуковое сканирование до 8–12 недель беременности, однако некоторые люди предпочитают платить частным образом за проверку жизнеспособности, которую можно провести между 6 и 10 неделями, чтобы проверить, нормально ли развивается беременность.
Если у вас нет отсканированной фотографии в первые недели беременности, вы все равно можете попытаться предсказать пол своего ребенка, используя астрологию и древнюю китайскую карту рождений, или также есть масса рассказов старых жен о беременности, которые могут помочь вы догадываетесь, вынашиваете ли вы мальчика или девочку.
Но, если вы получите отсканированное фото на ранней стадии, вот как предсказать пол вашего ребенка уже на 6 неделе беременности с помощью теории Рамзи:
Что такое теория Рамзи?
Теория Рамзи, также известная как метод Рамзи, утверждает, что может определить, является ли ваш ребенок мальчиком или девочкой, уже через шесть недель вместо обычных 20 недель, используя 2D-ультразвуковое изображение, чтобы увидеть, с какой стороны плацента находится на.
Если плацента находится с правой стороны, то считается, что у вас мальчик. Но если плацента находится слева, то высока вероятность, что ребенок будет девочкой.
Как работает теория Рамзи?
Главное — найти светлую область вокруг мешочка, большую полость с жидкостью, окружающую эмбрион, где плацента начнет расти. В идеале вам нужен медицинский работник, знакомый с теорией Рамзи, который поможет вам интерпретировать результаты сканирования.
Ваш врач может помочь, указав вам плаценту. (Кредит: Getty)
Согласно теории, если плацента имплантирована в левую часть тела, вероятность рождения девочки составляет 97,5%. Если ваша плацента находится на правой стороне вашего тела, вероятность того, что у вас будет мальчик, составляет 97,2%.
Однако не все сканирования выполняются одинаково, и расположение плаценты будет зависеть от того, будет ли это сканирование брюшной полости или трансвагинальное сканирование.Изображения могут быть «перевернуты» или «зеркально отражены», если это сканирование брюшной полости, то есть левая сторона на самом деле является правой. Но если это трансвагинальное сканирование, то плацента окажется «с той же стороны».
Когда не работает теория Рамзи?
Гораздо сложнее определить положение плаценты, если вы вынашиваете близнецов или нескольких плодов. В этих случаях результаты могут быть неточными.
На этом УЗИ беременности двойней примерно на 4 неделе беременности сложно определить положение плаценты на снимке.(Кредит: Getty)
Также некоторые эксперты не уверены, что теория Рамзи полностью верна.
«Многие люди склонны полагать, что можно угадать, основываясь на том, с какой стороны формируется плацента, но на самом деле это всего лишь 50/50 шансов на получение точного прогноза», — говорит Элиза Флинн из Biamother.
«Кроме того, каждая будущая мама вынашивает своего ребенка по-разному, и каждый ребенок развивается с разной скоростью, поэтому изображения могут быть неточными. Например, развитие ребенка в 8 недель и 3 дня может быть таким же, как у другого ребенка в 7 недель и 6 дней, поэтому трудно сделать точный прогноз.Основная теория зависит от того, на какой стороне находится ваша плацента; если плацента справа от вас, это девочка, а если слева — мальчик.
«Однако нет никаких научных доказательств, подтверждающих это, и маловероятно, что эта теория имеет какое-либо обоснование».
[apester id = ”6061fb7a41f6830009a38eb9 ″]
Но вы все равно можете использовать другие методы, чтобы попытаться поработать, вынашиваете ли вы мальчика или девочку до 20-недельного сканирования.
Теорию черепа можно опробовать после прохождения 12-недельного сканирования или если во время беременности у вас на животе образовалась естественная линия (известная как Linea Nigra), то это также, по-видимому, хороший индикатор, если у вас может быть мальчик или девочка.
УЗИ при беременности — NHS
Ультразвуковое сканирование использует звуковые волны для построения изображения ребенка в утробе матери. Сканирование безболезненно, не имеет известных побочных эффектов для матери и ребенка и может проводиться на любом этапе беременности. Поговорите со своей акушеркой, терапевтом или акушером о любых проблемах, которые у вас есть.
Сканирование во время беременности обычно является счастливым событием, но имейте в виду, что ультразвуковое сканирование может выявить некоторые серьезные проблемы со здоровьем, поэтому постарайтесь быть готовыми к этой информации.
См. Раздел «Что, если скрининговый тест обнаружит что-то», чтобы получить дополнительную информацию о том, предполагает ли сканирование или другой скрининговый тест наличие у вашего ребенка заболевания.
Важный:
Обновление коронавируса (COVID-19)
Если вы здоровы, очень важно, чтобы вы ходили на все приемы и осмотрели здоровье вас и вашего ребенка.
Если вы беременны, больницы и клиники позаботятся о том, чтобы вам было безопасно ходить на прием.
Если у вас появились симптомы COVID-19 или вы нездоровы из-за чего-то другого, кроме COVID-19, поговорите со своей акушеркой или родильным отделением. Они посоветуют, что делать.
Узнайте больше о беременности и COVID-19
Что будет при сканировании?
Большинство сканирований выполняется сонографистами. Сканирование проводится в плохо освещенной комнате, поэтому сонографист может получить хорошие изображения вашего ребенка.
Вас попросят лечь на спину и обнажить живот.
Сонографист нанесет вам ультразвуковой гель на живот, чтобы обеспечить хороший контакт между аппаратом и вашей кожей.
Сонограф проводит зонд над вашим животиком, и изображение ребенка появляется на экране УЗИ.
Во время исследования сонографист должен держать экран в положении, обеспечивающем хороший обзор ребенка.
Сонограф внимательно исследует тело вашего ребенка. Специалисту по сонографии может потребоваться легкое давление на ваш животик, чтобы лучше видеть ребенка.
Сколько времени займет сканирование?
Сканирование обычно занимает от 20 до 30 минут. Однако сонографист может не получить хороших изображений, если ваш ребенок лежит в неудобном положении или много двигается.
Если получить хорошее изображение сложно, сканирование может занять больше времени или его придется повторить в другое время.
Может ли УЗИ навредить мне или моему ребенку?
Нет известных рисков для ребенка или матери от прохождения ультразвукового сканирования, но важно, чтобы вы тщательно обдумали, делать ли это сканирование или нет.
Это связано с тем, что сканирование может предоставить информацию, которая может означать, что вам необходимо принять дальнейшие важные решения. Например, вам могут предложить дополнительные тесты, такие как амниоцентез, которые могут привести к выкидышу.
Когда предлагается сканирование?
Больницы в Англии предлагают по крайней мере 2 ультразвуковых сканирования во время беременности:
- на 10–14 неделе
- и между 18 и 21 неделей
Первое сканирование иногда называют сканированием датирования.Сонограф оценивает, когда ваш ребенок должен родиться (предполагаемая дата родов, или EDD), на основе измерений ребенка.
Сканирование для датирования может включать сканирование затылочной прозрачности (NT), которое является частью комбинированного скринингового теста на синдром Дауна, если вы решите пройти этот скрининг.
Второе сканирование, предлагаемое во время беременности, обычно проводится между 18 и 21 неделей беременности. Иногда это называют сканированием в середине беременности. Это сканирование проверяет 11 физических состояний вашего ребенка.
В зависимости от состояния вашего здоровья и беременности вам могут предложить более двух сканирований. Вы можете узнать больше о 12-недельном сканировании свиданий и 20-недельном сканировании или сканировании в середине беременности.
Когда я получу результаты?
Сонографист сможет сообщить вам результаты сканирования в то время.
Обязательно ли мне проходить ультразвуковое сканирование?
Нет, если не хочешь. Некоторые люди хотят выяснить, есть ли у их ребенка заболевание с большей вероятностью, а другие нет.Вам будут предложены 12-недельное сканирование знакомств и 20-недельное сканирование, но вам не обязательно их иметь.
Ваш выбор будет учтен, если вы решите не проходить сканирование, и ваше дородовое наблюдение будет продолжаться в обычном режиме. Вам будет предоставлена возможность обсудить это с родильным отделением, прежде чем принять решение.
Для чего можно использовать ультразвуковое сканирование?
Ультразвуковое сканирование можно использовать для:
- проверки размеров вашего ребенка — при 12-недельном сканировании свиданий это дает лучшее представление о том, сколько недель вы беременны; ваша дата родов, которая первоначально рассчитывается с первого дня вашей последней менструации, может быть скорректирована в соответствии с ультразвуковыми измерениями.
- проверьте, есть ли у вас более одного ребенка.
- определите некоторые физические условия. ребенка и плаценты — например, когда плацента опускается на поздних сроках беременности, может быть рекомендовано кесарево сечение.
- Проверьте, нормально ли растет ребенок — это особенно важно, если вы вынашиваете двойню или у вас есть проблемы во время этой беременности или предыдущей беременности
Могу ли я взять с собой семью или друзей на сканирование?
Да.Возможно, вы захотите, чтобы кто-нибудь пошел с вами на сеанс сканирования.
Большинство больниц не разрешают детям проходить сканирование, поскольку присмотр за детьми обычно недоступен. Пожалуйста, спросите об этом в своей больнице до приема.
Помните, что ультразвуковое сканирование — это важное медицинское обследование, и к нему относятся так же, как и к любому другому больничному обследованию. Ультразвуковое сканирование иногда может выявить проблемы с ребенком.
Если все в порядке, что дальше?
Большинство сканирований показывают, что ребенок развивается нормально и никаких проблем не обнаружено.Это потому, что большинство младенцев здоровы. Вы можете продолжить обычное дородовое наблюдение.
Если сканирование показывает, что у вашего ребенка более высокая вероятность заболевания, что происходит дальше?
Если сканирование показывает, что у вашего ребенка более высокая вероятность заболевания, сонографист может запросить второе мнение у другого сотрудника. Вам могут предложить еще один тест, чтобы точно узнать, есть ли у вашего ребенка заболевание.
Если вам предложат дальнейшие тесты, вам будет предоставлена дополнительная информация о них, чтобы вы могли решить, хотите ли вы их проходить.Вы сможете обсудить это со своей акушеркой или консультантом.
При необходимости вас направят к специалисту, возможно, в другую больницу.
Могу ли я узнать пол своего ребенка?
Определение пола вашего ребенка не входит в национальную программу скрининга.
Если вы хотите узнать пол своего ребенка, вы обычно можете сделать это во время 20-недельного сканирования в середине беременности, но это зависит от политики вашей больницы. Скажите сонографисту в начале сканирования, что вы хотите узнать пол своего ребенка.
Однако имейте в виду, что сонографист не может быть уверен на 100% в отношении пола вашего ребенка. Например, если ваш ребенок лежит в неудобном положении, это может быть трудно или невозможно сказать.
В некоторых больницах существует политика не сообщать пациентам пол их ребенка. Поговорите со своим сонографистом или акушеркой, чтобы узнать больше.
Могу я сфотографировать моего ребенка?
Вам нужно будет проверить, предоставляет ли ваша больница эту услугу. Если они это сделают, может быть плата.
Видео: Что происходит при сканировании и что мне скажут?
В этом видео акушерка объясняет, что происходит на ультразвуковом сканировании во время беременности.
Последний раз просмотр СМИ: 5 апреля 2020 г.
Срок сдачи обзора СМИ: 5 апреля 2023 г.
.

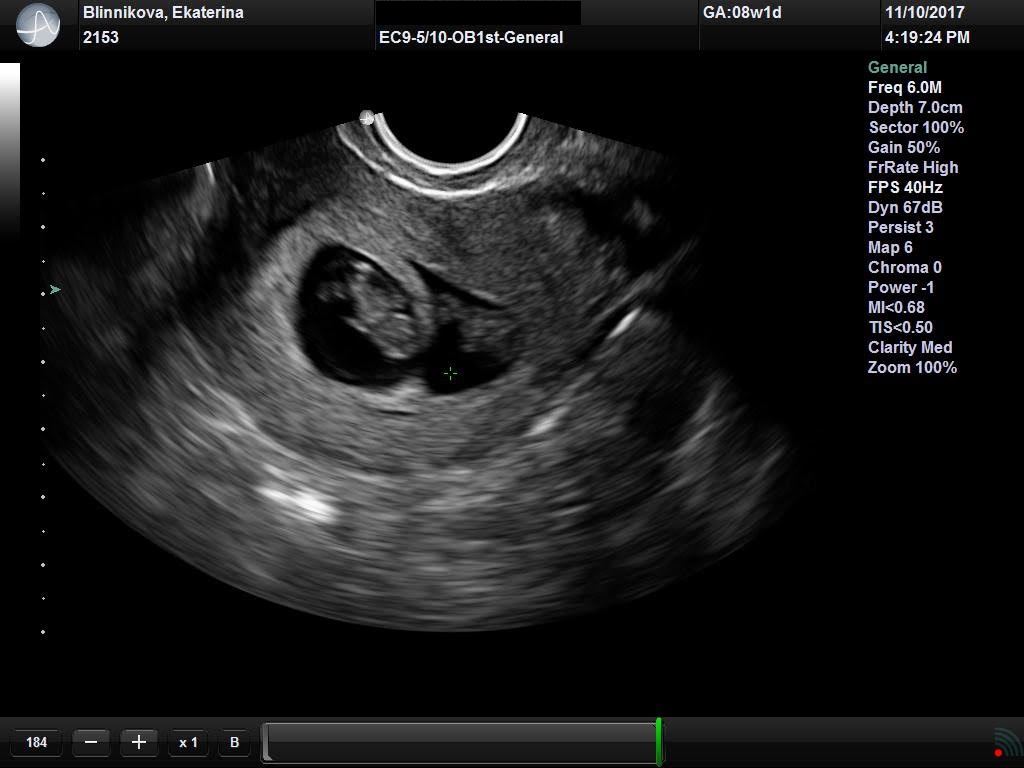 И в большинстве случаев такая патология протекает без явных клинических симптомов и выявляется уже после замершей беременности.
И в большинстве случаев такая патология протекает без явных клинических симптомов и выявляется уже после замершей беременности.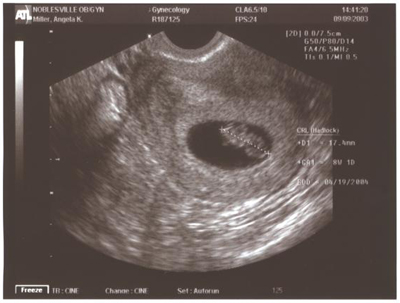 Они могут приводить к грубой десинхронизации развития эмбриональных тканей, критичным изменениям структуры коллагена и других белков, нарушению индукции дифференцировки и миграции делящихся клеток. Чаще всего встречаются аутосомные трисомии, моносомии, триплоидии, тетраплоидии.
Они могут приводить к грубой десинхронизации развития эмбриональных тканей, критичным изменениям структуры коллагена и других белков, нарушению индукции дифференцировки и миграции делящихся клеток. Чаще всего встречаются аутосомные трисомии, моносомии, триплоидии, тетраплоидии.